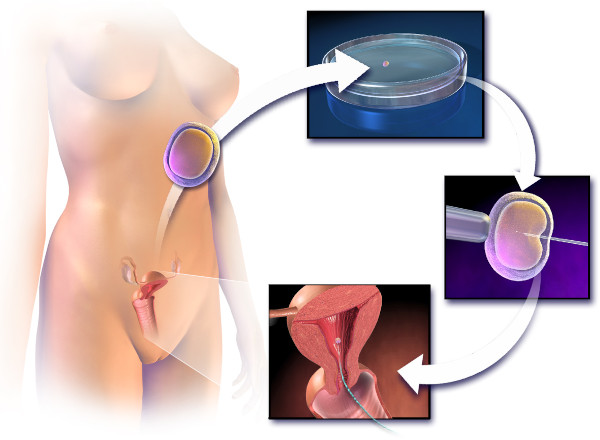
Перечень анализов и аппаратных диагностических процедур перед ЭКО одинаков для реализации вспомогательной репродуктивной технологии (ВРТ) в рамках обязательного медицинского страхования или при выполнении искусственного зачатия в коммерческом цикле. Обследование носит комплексный всесторонний характер.
К какому врачу обратиться
Процедура экстракорпорального оплодотворения назначается по четким клиническим показаниям и критериям. На предварительные обследования направляет репродуктолог, который занимается диагностикой и лечением нарушений фертильности.
Анализы для ЭКО при наличии полиса обязательного медицинского страхования выполняют в районной поликлинике, государственном диагностическом центре или клинике репродуктивной медицины. Первичное обследование по ОМС репродуктолог проводит бесплатно.
Обязательной для женщин считается консультация семейного доктора, эндокринолога, маммолога. Мужчинам перед стартом программы искусственного оплодотворения необходимо посетить андролога.
Дополнительно по результатам первичной диагностики может потребоваться консультационная поддержка или клиническое вмешательство:
- психолога, обеспечивающего формирование благоприятного эмоционального фона, вселяющего в пациентов уверенность в необходимости и успешности искусственного зачатия;
- гематолога, посещение которого требуется при диагностированной анемии, ангиогемофилии;
- генетика – визит к специалисту рекомендован супружеским парам старше 35 лет, при отягощенном бесплодием семейном анамнезе хотя бы одного из партнеров;
- иммунолога, определяющего функциональное состояние защитного механизма;
- онколога – визит особенно рекомендован пациентам с излеченной или удаленной злокачественной опухолью, при обнаружении раковых маркеров в крови;
- невролога – консультацию назначают при наличии в анамнезе соответствующих синдромов и расстройств;
- кардиолога, изучающего состояние сердечного аппарата женщины, что имеет значение для успешной имплантации эмбриона и вынашивания беременности.
Направление на обследования для экстракорпорального оплодотворения по ОМС выдает гинеколог по месту жительства при диагностированном и документально подтвержденном бесплодии.
Врачи подчеркивают важность тщательной подготовки к процедуре экстракорпорального оплодотворения (ЭКО), особенно в контексте получения анализов по обязательному медицинскому страхованию (ОМС) в 2023 году. Основные анализы включают гормональные исследования, тесты на инфекционные заболевания, а также оценку состояния репродуктивной системы. Сроки выполнения анализов могут варьироваться, но обычно результаты готовы в течение одной-двух недель. Врачи рекомендуют заранее уточнить список необходимых исследований в медицинском учреждении, так как он может отличаться в зависимости от региона и конкретной клиники. Правильное выполнение всех анализов и соблюдение сроков значительно увеличивают шансы на успешное зачатие и благополучное течение беременности.

Виды анализов
Перечень необходимых лабораторных тестов для женщин и мужчин различается. Обоим партнерам назначают иммунологические, инфекционные, биохимические анализы. В стандартный список входят гормональные и ферментные тесты.
Для мужчин
Перечень анализов не столь обширен, как для женщин. Это обусловлено менее строгими требованиями к соматическому статусу мужчины. Предусмотренные анализы направлены на выяснение способности к зачатию здорового ребенка.
В 2023 году многие пары, планирующие ЭКО, обсуждают вопросы, связанные с анализами по ОМС. Люди отмечают, что процесс получения необходимых исследований стал более доступным, однако сроки ожидания могут варьироваться. Важно помнить, что для успешной программы ЭКО требуется пройти ряд анализов, включая гормональные исследования, анализы на инфекции и генетические тесты. Обычно на их выполнение уходит от нескольких дней до нескольких недель, в зависимости от загруженности лабораторий и конкретных требований клиники. Многие пациенты рекомендуют заранее уточнять список необходимых анализов и сроки их выполнения в своей поликлинике, чтобы избежать задержек и неясностей. В целом, несмотря на некоторые сложности, большинство людей положительно оценивают возможность получения анализов по ОМС, что делает процедуру более доступной.
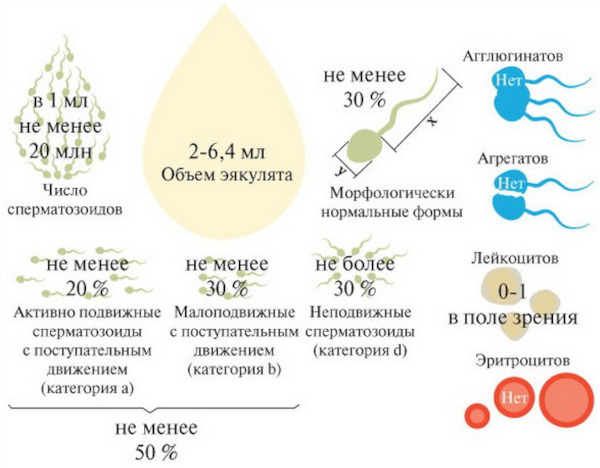
Спермограмма
Считается основным и базовым тестом перед процедурой экстракорпорального оплодотворения. Изучению лабораторными методами подлежит только свежая семенная жидкость.
Перед сдачей анализа запрещено:
- перегревание тела;
- употребление спиртосодержащих напитков;
- прием медикаментозных средств;
- переохлаждение;
- выполнение диагностических или физиотерапевтических процедур, связанных с лучевым воздействием.
Результаты теста эякулята для ЭКО актуальны в течение 6 месяцев. Расшифровка анализа предоставляет сведения о потенциальной репродуктивной способности, вероятных патологиях урогенитального аппарата.
Исследование семенной жидкости выполняют методом лабораторной электронной микроскопии (ЭМИС), позволяющей установить анатомические, биохимические или генетические причины мужского бесплодия.
Исследование на урогенитальные инфекции
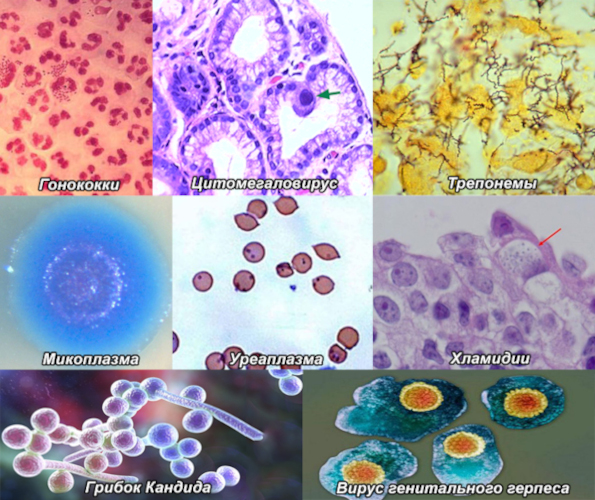
Скрининг не отличается от стандартной диагностики при планировании беременности естественным способом. Влияющие на выбор протокола экстракорпорального оплодотворения или препятствующие зачатию распространенные урогенитальные инфекции представлены в таблице.
| Штамм | Диагностическое значение |
| Бледная трепонема | Типичный возбудитель сифилиса – представитель класса TORCH-инфекций, вызывающих необратимые аномалии внутриутробного развития. |
| Микоплазма | Прокариотический патогенный микроорганизм провоцирует воспалительные процессы урогенитального тракта, затрудняющие или делающие невозможным сперматогенез. |
| Уреаплазма | Условно болезнетворная инфекция зачастую скрытого протекания. Уреаплазмы колонизируют слизистые оболочки урогенитальных органов. Нарушают местный иммунитет пораженных тканей. Уреаплазмы – известный фактор мужского бесплодия. |
| Хламидии | Инфекционные агенты провоцируют у мужчин простатит, уретрит. Считаются скрытыми внутриклеточными паразитами. Выявляются только специфическими лабораторными тестами. Хламидии инфицируют плод, вызывая метаболические расстройства. |
| Цитомегаловирус | Патогенный штамм преодолевает гематоэнцефалический и трансплацентарный барьеры. Цитомегаловирус вызывает отставание в развитии эмбриона, приводит к аномальному увеличению селезенки и печени ребенка. |
Анализы для ЭКО включают лабораторный тест на гонорею – венерическую инфекцию, поражающую выстланные цилиндрическим эпителием урогенитальные органы. В комплекс необходимых обследований входят пробы на всевозможные грибковые штаммы.
Тесты выполняют методом полимеразной цепной реакции, позволяющим добиться существенного масштабирования малых концентраций фрагментов нуклеиновых кислот патогенных клеток. Анализы актуальны на протяжении 90 дней.
Скрытые мочеполовые инфекции негативно влияют на успешность имплантации эмбриона и вынашивание беременности. Значение анализов на урогенитальные инфекции заключается в том, что такие поражения существенно повышают риск преждевременного разрыва плодной капсулы.
Мазок из уретры
Представляет собой экспресс-тест, считающийся базовым в урологической практике. Мазок слизистых тканей уретрального канала позволяет быстро выявить воспалительный процесс, морфологические изменения, кандиду. Биологический материал исследуют методом лабораторной микроскопии или ПЦР. Срок действия результатов – 90 дней.
Определение антител
Тест направлен на выявление вирусов герпеса 1-го и 2-го типов, гепатита В и С. Антитела представляют собой иммунокомпетентные молекулы, предназначенные для нейтрализации инфекционных агентов, чужеродных белков и частиц.
Такое обследование позволяет точно определить поражение бледной трепонемой, наличие ВИЧ.
Практикуемые перед экстракорпоральным оплодотворением методы лабораторного тестирования:
- Радиоиммунный анализ. Предусматривает использование помеченных излучающими изотопами молекул. Применяют для количественного анализа содержащихся в контрольном образце биологического материала антигенов, гормонов, выделяемых патогенами протеиновых белков.
- Иммуноферментный анализ. Механизм выявления основан на биологическом взаимодействии антител с антигенами. ИФА обеспечивает высокую точность лабораторной диагностики. Метод способен выявлять не только скрытые инфекции, но и онкологические процессы, аутоиммунные заболевания.
- Реакция непрямой гемагглютинации. Технология эксплуатирует естественную способность антител образовывать связанные комплексные соединения с антигенами. Отличие от предыдущего метода заключается в использовании специальных агглютинирующих (склеивающих) веществ.
- Реакция микропреципитации. Процедура предусматривает смешивание контрольного образца крови с антигеном или сывороточной субстанцией. РМП позволяет достоверно выявлять вирусный гепатит, синдром иммунодефицита, латентные инфекции мочеполовой системы.
- Реакция иммунной флюоресценции. Предназначена для обнаружения внутритканевых инфекций. Техника базируется на свойствах антител излучать под воздействием специальных флуоресцентных маркеров. Методику применяют для выявления скрытых грибковых инфекций, ревматоидных процессов.
Способ определения антител выбирают индивидуально на основании изучения общесоматического статуса и особенностей функционирования репродуктивного аппарата пациента. Самым распространенным считается ИФА.
Лабораторная процедура имеет ключевое значение в диагностике иммунологического бесплодия, характеризуемого выделением специфических антител к сперматозоидам. Результаты диагностики актуальны в течение 3 месяцев.
Определение антигенов вируса простого герпеса в крови
О наличии такой инфекции сигнализируют иммуноглобулины класса lgG – специфические белковые молекулы, продуцируемые В-лимфоцитами. Простыми условно называют вирус герпеса I и II типов.
Анализ предназначен для:
- подтверждения инфицирования;
- исключение герпетического штамма в качестве фактора неуспешности естественного зачатия;
- дифференциальной диагностики первичного поражения;
- реактивации хронической и латентно протекающей инфекции;
- оценки степени риска передачи герпеса эмбриону и развития внутриутробных осложнений.
Диагностическая процедура не входит в комплекс обязательных лабораторных тестов для искусственного зачатия по ОМС и проводится при сомнительных результатах иммуноферментного анализа общего назначения. Срок годности составляет 3 месяца.
Для женщин
Анализы для будущей матери перед началом программы ЭКО включают гормональные, гематологические, инфекционные и другие обязательные тесты. Комплексное обследование направлено на определение исходного соматического состояния, оценку фертильного потенциала, выявление репродуктивных нарушений.
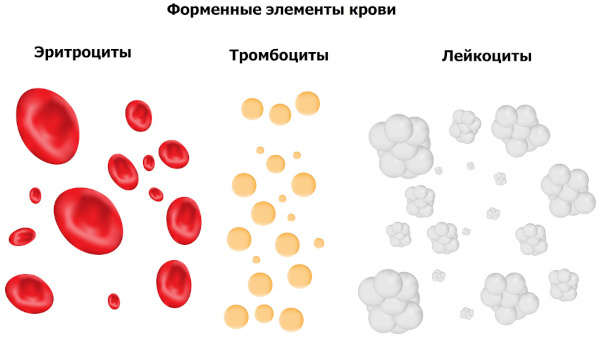
Общий анализ крови
Диагностическое мероприятие представляет собой набор лабораторных тестов для получения информации о функциях гематологических клеток, их качественном и количественном составе:
- лейкоцитов, обеспечивающих иммунную защиту крови от инфекционных вторжений;
- эритроцитов, ответственных за кислородный транспорт в ткани и отведение углекислоты;
- тромбоцитов, определяющих параметры вязкости биологической жидкости, регулирующих реакции плазменного свертывания;
- гемоглобина – железосодержащего белка.
ОАК необходим перед началом программы экстракорпорального оплодотворения для выявления скрытых воспалений или опухолевых процессов, препятствующих имплантации зародышевого тела и успешному протеканию гестации.
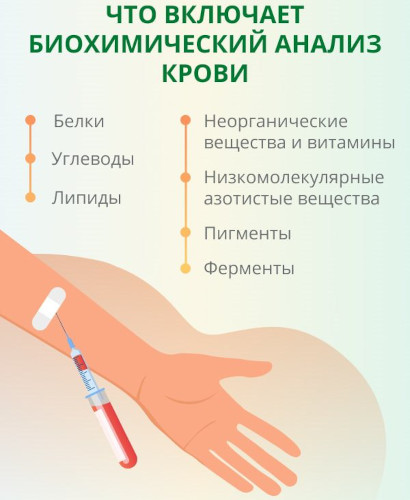
Биохимический анализ крови
Гематологический тест проводят в рамках комплексной лабораторной диагностики для оценки функционального состояния внутренних органов.
Определяют свыше 20 показателей, среди которых содержание:
- глюкозы;
- холестерина;
- альбумина;
- креатинина;
- билирубина и других ферментов печени.
Биохимический анализ предоставляет диагностическую информацию о метаболических реакциях, позволяет выявить скрытые обменные нарушения. Тест предназначен для обнаружения факторов, препятствующих успешному проведению ЭКО.
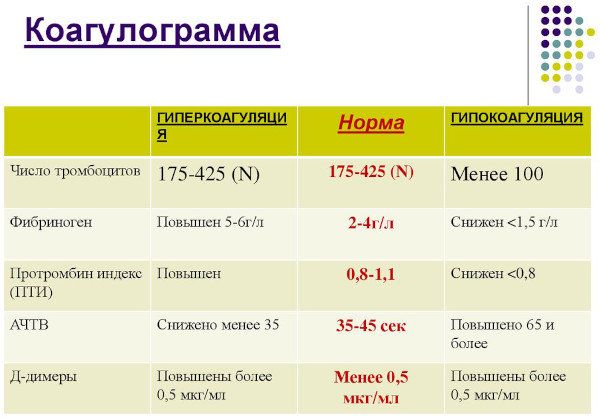
Коагулограмма
Анализ используют для выявления нарушений реологических свойств крови.
При таких отклонениях имплантация эмбриона затруднена, повышен риск тяжелых гестационных осложнений:
- раннего или позднего токсикоза;
- преждевременного отслоения плодных оболочек;
- фетоплацентарной недостаточности;
- внутриутробной гипоксии;
- задержки роста зародыша;
- тромбоза магистральных вен в период беременности.
Коагулограмма – комплексное гематологическое исследование. Имеющими значение для экстракорпорального оплодотворения показателями считаются протромбиновый индекс и содержание фибриногена, составляющего основу кровяного сгустка.
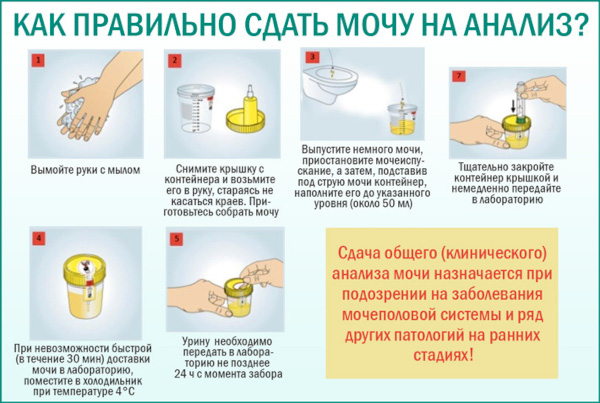
Общий анализ мочи
Представляет собой совокупность биохимических параметров выделений, направленных на определение свойств жидкости. Позволяет выявить воспаления почечного механизма, генитального аппарата, мочевыводящих протоков.
Считается рутинным исследованием. В ходе лабораторного анализа определяют содержание белков, кетоновых тел, водородный показатель. При инфекционном процессе в контрольном образце обнаруживают частицы отслоившегося эпителия.
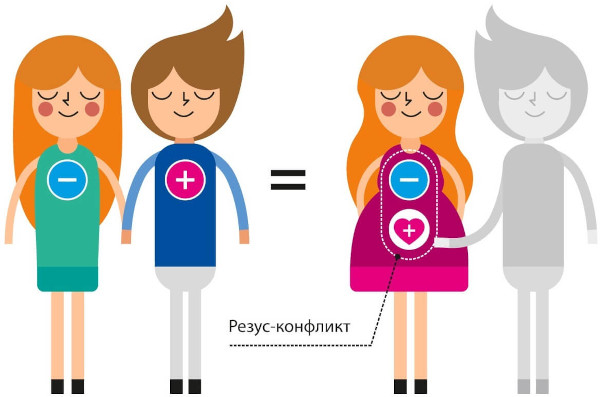
Группа крови и резус-фактор
Анализы для ЭКО характеризуют репродуктивную совместимость матери с отцом. Исследования носят иммунологическую направленность. Такие тесты требуются для предупреждения или своевременной компенсации гемолитической анемии плода.
Лабораторная диагностика позволяет избежать резус-конфликта организмов матери и развивающегося в утробе эмбриона. Несовместимость возникает в 15% случаев экстракорпорального оплодотворения.
Резус-конфликт проявляется сенсибилизацией материнского организма при проникновении через плацентарную оболочку эритроцитов с белковым антигеном, вызывающим острую иммунологическую реакцию.
Она становится причиной внутриутробной гибели плода либо выраженных гемолитических расстройств. Для исключения подобной ситуации назначают тест на совместимость группы крови и резус-фактора потенциальных родителей.
Анализы для ЭКО по определению антител для женщин не отличаются от аналогичного исследования у мужчин. Кроме обнаружения стандартных иммуноглобулинов к мочеполовым инфекциям, у будущей матери определяют антитела к овариальным антигенам. Такие белки нацелены на разрушение соединительных тканей яичников.
Овариальные антитела:
- угнетают продукцию гормонов стероидного ряда;
- вызывают нарушения созревания фолликулов;
- негативно влияют на процесс естественного зачатия;
- существенно затрудняют искусственное оплодотворение.
Женщинам назначают анализ на антитела к вирусу краснухи, провоцирующему тяжелые расстройства внутриутробного развития. Тестирование проводят серологическим способом, позволяющим выявить специфические маркеры класса lgM.
Определение антигенов вирусов простого герпеса в крови
Такая инфекция формирует тяжелые осложнения у эмбриона. Поражение простым герпесом до или после процедуры экстракорпорального оплодотворения чревато самопроизвольным прерыванием беременности либо тяжелыми отклонениями у новорожденного.
Определение гормонального профиля
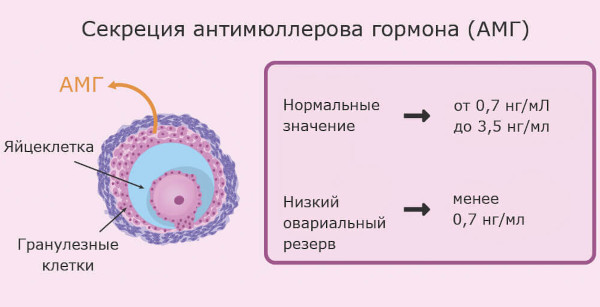
Базовый лабораторный тест направлен на сбор репродуктивного анамнеза, оценку способности к вынашиванию ребенка при искусственной имплантации эмбриона.
Стандартный аналитический спектр гормонального профиля:
- антимюллеров, характеризующий примерное число фолликулов с созревающей яйцеклеткой;
- фолликулостимулирующий, регулирующий функции половых желез;
- лютеинизирующий, ответственный за овуляцию;
- пролактин, участвующий в формировании органов репродуктивной системы;
- эстрадиол, обеспечивающий успешное вынашивание беременности;
- прогестерон, задействованный в подготовке эндометриозного покрытия и маточных труб к имплантации эмбриона.
Путем регуляции концентрации половых гормонов обеспечивают надлежащие условия для начала программы экстракорпорального оплодотворения. При необходимости перед переносом эмбриона стимулируют выработку таких веществ или назначают соответствующую терапию.
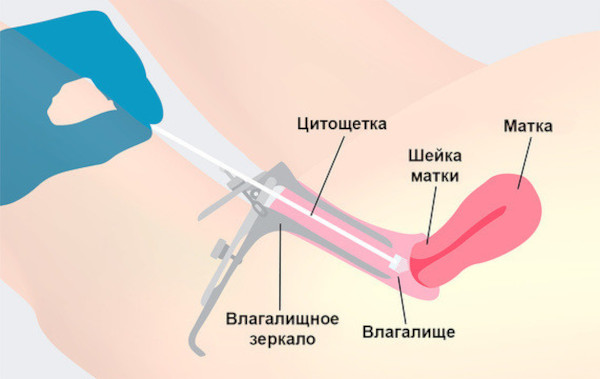
Микроскопическое исследование мазков из цервикального канала и влагалища
Забор биологического материала выполняют способом механического соскоба в гинекологическом кресле. Изучение мазков влагалища, цервикальных и уретральных стенок предназначено для определения микрофлорного состава слизистых покрытий.

Методика позволяет обнаружить эндометрит, сальпингоофорит, другие воспаления репродуктивной системы, которые служат потенциальным препятствием для успешной реализации программы экстракорпорального оплодотворения.
Мазок на онкоцитологию
Исследование предназначено для определения патологических изменений в строении эпителиальных тканей. Мазок на онкоцитологию обнаруживает атипичные клетки, предраковые состояния, злокачественную малигнизацию.
Достоверность метода составляет 85-90%. Применяют ПАП-тест, который выявляет аномалии, обнаруживает доброкачественные опухолевые процессы и онкологические неоплазии. Результаты мазка на онкоцитологию оценивают по шкале Бетесда.
Перед реализацией программы ВРТ необходимо убедиться в отсутствии ИППП. Микробиологическое тестирование проводят с применением технологии полимеразной цепной реакции. Инфекционные поражения затрудняют внедрение эмбриона.
Хламидии, мико- и уреаплазмы, другие типичные возбудители провоцируют воспаления органов малого таза, существенно снижают репродуктивную активность внедренной яйцеклетки. При позитивном результате перед вступлением в программу ЭКО проводят лечение.
Флюорография
Аппаратная процедура входит в комплекс общеклинической диагностики. Флюорография нацелена на изучение функционального состояния и анатомического строения легочного органа, которые опосредовано влияют на способность выносить ребенка.
Анализы для ЭКО сочетают с методами аппаратной диагностики как при реализации программы искусственного зачатия по ОМС, так и в полностью оплачиваемом цикле.
Флюорография направлена на выявление:
- опухолевых процессов доброкачественной или онкологической природы;
- воспалительных изменений в целевых тканях;
- кистозных образований;
- абсцессов;
- патологических каверн;
- фиброзной трансформации – рубцового уплотнения соединительных волокон;
- склеротических деструкций.
Процедура выявляет указанные нарушения на ранних стадиях, когда клиническая симптоматики отсутствует. Флюорография позволяет обнаружить у будущей матери признаки саркаидоза – гранулематозного поражения мезенхимы и лимфатических тканей.
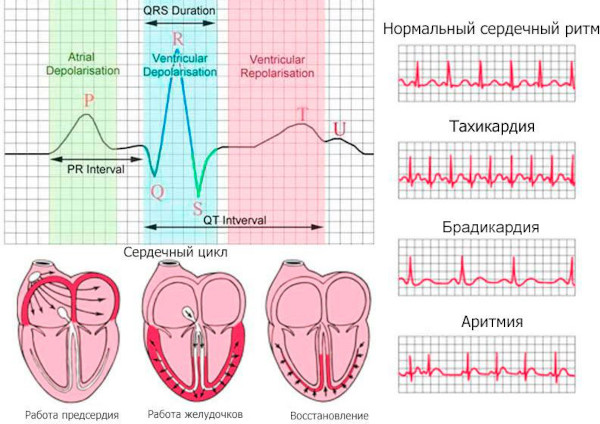
Электрокардиограмма
Неинвазивное инструментальное обследование регистрирует биоэлектрические потенциалы сердечного аппарата с помощью чувствительных надкожных сенсоров. Электрофизиологический тест не считается специфическим для экстракорпорального оплодотворения.
Процедура имеет общеклиническое назначение и применяется с целью оценки параметров:
- нервной возбудимости миокарда;
- проводимости электрохимических импульсов через атриовентрикулярное сплетение и синусовый узел;
- автоматизма – способности к рефлекторному возбуждению;
- де- и реполяризации – смены фаз расслабления и активности кардиомиоцитов.
Электрокардиограмма – самая быстрая и доступная методика оценки физиологического состояния сердечного аппарата. ЭКГ входит в стандартный протокол ведения беременности и программу экстракорпорального оплодотворения.
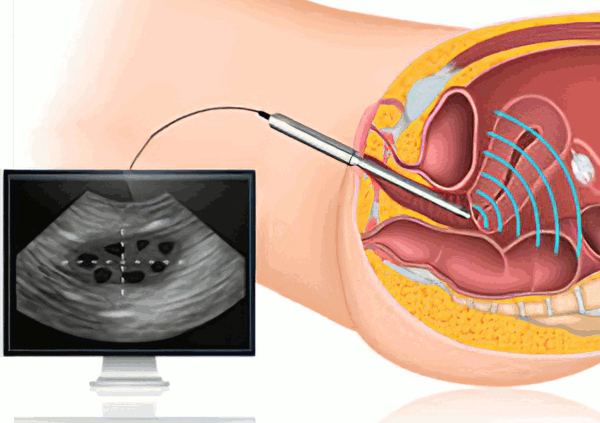
УЗИ
Перед применением вспомогательной репродуктивной технологии необходимо спрогнозировать ответную реакцию яичников на искусственную стимуляцию, оценить вероятность нормального развития плода. С этими целями выполняют трансвагинальное акустическое сканирование в ранней фолликулярной фазе.
Дополнительно назначают УЗИ щитовидной железы для определения анатомических параметров секретирующего органа:
- размера;
- эхогенности;
- геометрической конфигурации;
- плотности;
- гемодинамических характеристик.
Процедура позволяет обнаружить диффузные и очаговые аномалии, аденоматозное разрастание тканей. УЗИ органов малого таза детальную визуализацию структуры матки с придатками.
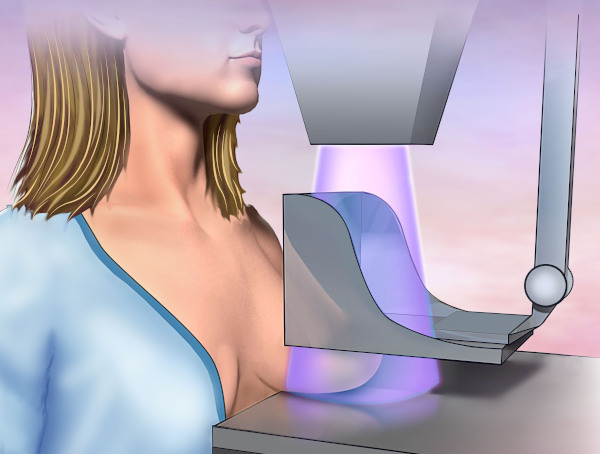
Маммография
В стандартный комплекс подготовительной к искусственному оплодотворению аппаратной диагностики входит рентгенологическое исследование молочных желез. Для визуализации парного органа применяют ультразвук, магнитный резонанс, микроволновые технологии.
Маммография выявляет:
- кисту – заполненную жидким экссудатом внутритканевую капсулу;
- фиброзную аденому груди – доброкачественную опухоль, склонную к быстрому разрастанию;
- жировой некроз, зачастую имеющий травматическое происхождение;
- гиперплазию – аномальное увеличение количества клеток в молочных протоках.
Диагностическая процедура позволяет оценить способность будущей матери к грудному вскармливанию. Маммография выявляет мастопатию, характеризуемую нарушенным соотношением эпителиального компонента с соединительным.
Исследование хромосомного аппарата
Называемая кариотипированием процедура позволяет обнаружить генные мутации, аномальные перестройки хромосомного аппарата – делецию, дупликацию, инверсию. Предимплантационное исследование особенно важно для женщин старше 40 лет. Генетическое тестирование повышает успешность оплодотворения в среднем на 39%.
Представленный комплекс лабораторных анализов и инструментальных обследований направлен на оценку фертильности для успешной реализации программы ЭКО. Всеобъемлющая диагностическая информация позволяет устранить имеющиеся физиологические нарушения, выбрать благоприятный момент для имплантации эмбриона.
Видео об анализах для ЭКО
Обследование перед ЭКО:

Вопрос-ответ
Какие анализы необходимы для проведения ЭКО по ОМС в 2023 году?
Для проведения ЭКО по ОМС в 2023 году необходимо пройти ряд анализов, включая общий анализ крови, анализ на инфекции (ВИЧ, гепатиты, сифилис), гормональные исследования (ТТГ, ФСГ, ЛГ, эстрадиол), а также УЗИ органов малого таза. Полный список может варьироваться в зависимости от рекомендаций врача и индивидуальных показаний.
Каковы сроки получения результатов анализов для ЭКО?
Сроки получения результатов анализов могут различаться в зависимости от типа исследования. Обычно, результаты общего анализа крови можно получить в течение одного дня, тогда как гормональные исследования и анализы на инфекции могут занять от 3 до 7 дней. Рекомендуется уточнять сроки непосредственно в лаборатории, где проводятся анализы.
Как оформить направление на ЭКО по ОМС?
Для оформления направления на ЭКО по ОМС необходимо обратиться к врачу-репродуктологу, который проведет предварительное обследование и составит план лечения. После этого врач оформляет направление в медицинскую организацию, которая имеет лицензию на проведение ЭКО. Важно иметь при себе документы, подтверждающие право на получение медицинских услуг по ОМС.
Советы
СОВЕТ №1
Перед началом процедуры ЭКО внимательно изучите список необходимых анализов. Убедитесь, что у вас есть все документы и результаты исследований, которые могут понадобиться для получения квоты по ОМС.
СОВЕТ №2
Обратите внимание на сроки выполнения анализов. Некоторые из них могут требовать времени на подготовку или повторное тестирование, поэтому планируйте их заранее, чтобы не затягивать процесс ЭКО.
СОВЕТ №3
Проконсультируйтесь с врачом о том, какие анализы могут быть необходимы в вашем конкретном случае. Индивидуальные особенности здоровья могут повлиять на список исследований, которые вам нужно пройти.
СОВЕТ №4
Не забывайте о возможности получения бесплатных анализов по ОМС. Убедитесь, что ваша клиника имеет соответствующие лицензии и аккредитации, чтобы избежать дополнительных затрат.