Аутоиммунные заболевания — это патологии, при которых иммунная система атакует собственные клетки и ткани, воспринимая их как чуждые. Эти заболевания могут затрагивать различные органы и системы, вызывая симптомы от легкого дискомфорта до серьезных нарушений функций. В статье рассмотрим основные аутоиммунные заболевания, их симптомы и методы лечения, что поможет читателям понять природу этих заболеваний, распознать их на ранних стадиях и обратиться за медицинской помощью.
Классификация
Аутоиммунные заболевания (перечень болезней представлен ниже) можно классифицировать на несколько категорий.
Основная классификация заболеваний:
| Тип | Описание | Примеры |
| Органоспецифические | Данная группа заболеваний затрагивает конкретные ткани и органы. | Болезнь Крона, диабет 1 типа, первичная микседема, болезнь Аддисона, мужское бесплодие, вульгарная пузырчатка. |
| Системные | Системные аутоиммунные заболевания характеризуются поражением нескольких органов или систем организма. | Системная красная волчанка, синдром Шегрена, ревматоидный артрит, системная склеродермия, полимиозит. |
Болезнь Крона представляет собой воспалительное заболевание желудочно-кишечного тракта, которое может затрагивать все его отделы. Основные симптомы включают боли в животе, а также наличие крови и слизи в стуле. Для терапии применяются кортикостероиды (например, «Салофальк»), а также требуется изменение образа жизни.
Болезнь Аддисона затрагивает надпочечники, что приводит к снижению выработки гормонов. Симптомы включают жжение языка и сухость слизистых оболочек. Лечение заключается в гормонозаместительной терапии, которая восполняет недостающие гормоны (используются препараты «Гидрокортизон», «Флудрокортизон»).
Микседема — это состояние, при котором наблюдается недостаток гормонов щитовидной железы в крови. Заболевание проявляется отечностью, слабостью и болями в сердце. Лечение включает гормонозаместительную терапию (например, «Тироксин», «Тиреоидин»).
Склеродермия характеризуется нарушением кровоснабжения и уплотнением тканей и органов. Это заболевание может затрагивать множество систем организма, а одним из его характерных симптомов является синдром Рейно. Лечение подбирается индивидуально.
Полимиозит — это воспаление мышечной ткани. Основные проявления включают слабость и боли в конечностях. Лечение в основном основывается на применении глюкокортикоидов (например, «Преднизол»), а также препаратов, которые помогают облегчить мышечные боли.
Артрит — это воспалительное заболевание суставов. Одним из наиболее характерных симптомов является утренняя скованность. Для лечения необходимо устранить болевые ощущения и предотвратить воспалительные процессы (например, с помощью «Баклофена», «Пиаскледина»).
| Подкатегория | Примеры |
| Гормонозависимые | Аутоиммунный панкреатит и гепатит, болезнь Базедова, диабет 1 типа, аутоиммунный тиреоидит. |
| Артриты | Ревматоидный артрит, синдром Рейтера, болезнь Бехтерева, острая ревматическая лихорадка, псориатический артрит. |
| Поражающие ЦНС | Миастения, рассеянный склероз, хронические полиневропатии, аутоиммунные энцефалиты, синдром Гийена-Барре. |
| Поражения кожи | Псориаз, витилиго, очаговая алопеция, склеродермия, дерматомиозит. |
| Влияющие на ЖКТ | Целиакия, аутоиммунный гепатит, первичный билиарный цирроз, болезнь Крона, язвенный колит. |
| Нарушения зрения | Синдром Шегрена, острый передний увеит, экзогенные увеиты. |
| Влияющие на сердечно-сосудистую систему | Гемолитическая анемия, узелковый полиартериит, синдром антифосфолипидных антител, разрушение тромбоцитов. |
Аутоиммунные заболевания представляют собой группу патологий, при которых иммунная система ошибочно начинает атаковать собственные клетки организма. Врачи выделяют среди наиболее распространенных заболеваний ревматоидный артрит, системную красную волчанку, диабет 1 типа и рассеянный склероз. Симптоматика может варьироваться в зависимости от конкретного заболевания, но часто включает хроническую усталость, суставные боли, кожные высыпания и нарушения работы внутренних органов. Лечение аутоиммунных заболеваний обычно направлено на подавление иммунного ответа и облегчение симптомов. Врачи рекомендуют индивидуальный подход к каждому пациенту, включая использование противовоспалительных средств, иммуносупрессоров и, в некоторых случаях, биологических терапий. Также важно учитывать влияние диеты и образа жизни на управление заболеванием, что подчеркивает необходимость комплексного подхода к терапии.


Аутоиммунные заболевания представляют собой группу патологий, при которых иммунная система ошибочно атакует собственные клетки организма. Эксперты подчеркивают, что к числу наиболее распространенных заболеваний относятся ревматоидный артрит, системная красная волчанка, диабет 1 типа и рассеянный склероз. Симптомы могут варьироваться в зависимости от конкретного заболевания, но часто включают усталость, боль в суставах, кожные высыпания и нарушения работы органов. Лечение аутоиммунных заболеваний требует комплексного подхода, включая иммуносупрессивные препараты, физиотерапию и изменение образа жизни. Важно, чтобы пациенты работали в тесном сотрудничестве с врачами для разработки индивидуального плана лечения, что может значительно улучшить качество жизни и снизить проявления болезни.
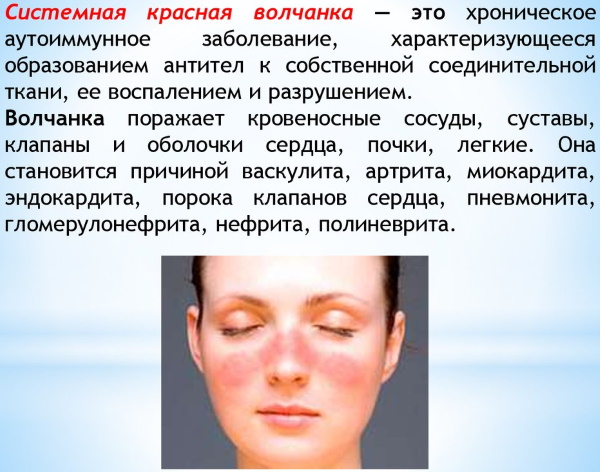
Системная красная волчанка
Системная красная волчанка представляет собой хроническое воспалительное аутоиммунное заболевание.
Особенность данной болезни заключается ее периодичности: относительной ремиссии и обострения заболевания, в процессе которого возможно поражение любого органа.
| Заболевание | Основные симптомы | Принципы лечения |
|---|---|---|
| Ревматоидный артрит | Боль, отек и скованность суставов (чаще мелких), утренняя скованность, усталость, лихорадка | НПВП, базисные противовоспалительные препараты (метотрексат, сульфасалазин), биологические препараты, физиотерапия, ЛФК |
| Системная красная волчанка | Кожная сыпь (в виде бабочки на лице), артрит, поражение почек, сердца, легких, нервной системы, усталость, лихорадка | Кортикостероиды, иммунодепрессанты (азатиоприн, циклофосфамид), биологические препараты, симптоматическая терапия |
| Рассеянный склероз | Нарушения зрения (двоение, нечеткость), онемение, слабость в конечностях, нарушение координации, головокружение, усталость | Кортикостероиды (при обострениях), препараты, изменяющие течение рассеянного склероза (интерфероны, глатирамера ацетат, моноклональные антитела), симптоматическая терапия, реабилитация |
| Болезнь Крона | Боли в животе, диарея (часто с кровью), потеря веса, лихорадка, усталость, анемия | Противовоспалительные препараты (аминосалицилаты, кортикостероиды), иммунодепрессанты, биологические препараты, диета, хирургическое лечение |
| Язвенный колит | Боли в животе, диарея (с кровью и слизью), тенезмы, потеря веса, лихорадка, анемия | Противовоспалительные препараты (аминосалицилаты, кортикостероиды), иммунодепрессанты, биологические препараты, диета, хирургическое лечение |
| Сахарный диабет 1 типа | Повышенная жажда, частое мочеиспускание, потеря веса, повышенный аппетит, усталость, затуманенное зрение | Инсулинотерапия, диета, контроль уровня сахара в крови |
| Тиреоидит Хашимото | Увеличение щитовидной железы (зоб), усталость, набор веса, сухость кожи, выпадение волос, запоры, депрессия | Заместительная гормональная терапия (левотироксин), контроль функции щитовидной железы |
| Целиакия | Хроническая диарея, вздутие живота, боли в животе, потеря веса, анемия, усталость, кожная сыпь | Безглютеновая диета, витаминные добавки |
| Псориаз | Красные, шелушащиеся пятна на коже (часто на локтях, коленях, волосистой части головы), зуд, утолщение ногтей | Местные средства (кортикостероиды, аналоги витамина D), фототерапия, системные препараты (метотрексат, циклоспорин, биологические препараты) |
| Витилиго | Депигментированные пятна на коже, которые могут увеличиваться в размерах | Местные кортикостероиды, ингибиторы кальциневрина, фототерапия, хирургическое лечение (пересадка кожи) |
Интересные факты
Вот несколько интересных фактов об аутоиммунных заболеваниях:
-
Разнообразие заболеваний: Существует более 80 различных аутоиммунных заболеваний, включая такие известные, как ревматоидный артрит, системная красная волчанка, диабет 1 типа и рассеянный склероз. Каждое из этих заболеваний имеет свои уникальные симптомы и механизмы, но все они связаны с тем, что иммунная система ошибочно атакует собственные клетки организма.
-
Генетическая предрасположенность: Аутоиммунные заболевания часто имеют генетическую предрасположенность. Например, у людей с родственниками, страдающими от таких заболеваний, риск их развития значительно выше. Однако факторы окружающей среды, такие как инфекции, стресс и диета, также могут играть важную роль в их возникновении.
-
Половые различия: Многие аутоиммунные заболевания чаще встречаются у женщин, чем у мужчин. Например, системная красная волчанка и тиреоидит Хашимото в основном поражают женщин в возрасте от 15 до 45 лет. Это может быть связано с гормональными факторами, а также с различиями в иммунной системе между полами.
Виды
Существуют различные формы системной красной волчанки:
| Острый тип | Подострый тип | Первично-хронический тип |
| Заболевание развивается в течение 3-6 месяцев и затрагивает жизненно важные органы. | Характеризуется периодическими обострениями. Развивается на протяжении 2-3 лет. | В течение длительного времени наблюдаются 1-2 симптома, более серьезные проблемы (влияют на важные органы) могут проявиться на 5-10 году болезни. |
Также выделяют классификацию по уровню активности. В этой системе применяются баллы, которые отражают состояние болезни в зависимости от выраженности клинических проявлений. Наивысшая степень активности волчанки соответствует 20 баллам и выше, в то время как наименьшая — 0 баллов, что указывает на отсутствие активности.
Аутоиммунные заболевания вызывают значительный интерес и беспокойство у людей, поскольку они затрагивают множество аспектов здоровья. Врачи и пациенты отмечают разнообразие симптомов: от усталости и болей в суставах до кожных высыпаний и проблем с пищеварением. К числу распространенных заболеваний относятся ревматоидный артрит, системная красная волчанка, диабет 1 типа и рассеянный склероз. Лечение часто включает иммуносупрессоры, противовоспалительные препараты и физиотерапию, однако методы могут различаться в зависимости от конкретного заболевания и его стадии. Многие пациенты подчеркивают важность комплексного подхода, включая диету и образ жизни, для управления симптомами и улучшения качества жизни. Обсуждение этих заболеваний в обществе способствует повышению осведомленности и поддержке тех, кто сталкивается с ними.
Симптомы и признаки
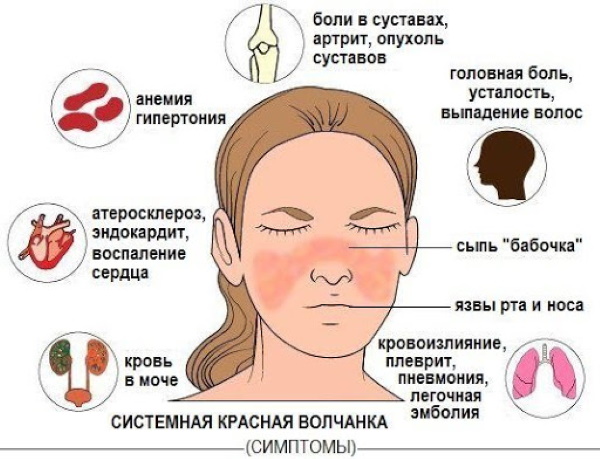
Симптоматика СКВ:
- к общим проявлениям относят слабость, повышенную температуру, снижение веса (резкое), потерю волос;
- в 90% случаев развиваются проблемы с кожей — они могут быть как минимальным, так и тяжелыми;
- проблема с суставами — также одна из наиболее частых проблем при волчанке. Боли при артрите, в основном, мигрирующие;
- при волчанке возникают проблемы с почками (нефрит). Такое проявлением наиболее характерно для СКВ, встречается чаще остальных;
- проблемы с легкими. Отдышка, кашель и боли могут стать результатом плеврита;
- при СКВ возможно воспалением коронарных артерий, сердечных мышц, а также клапанов сердца.
Также при волчанке существует вероятность появления эпилептических припадков.
Причины
Этимология системной красной волчанки до сих пор остается недостаточно изученной.
Среди факторов, которые, по всей видимости, могут способствовать возникновению этого заболевания, выделяют:
- окружающую среду. Это включает не только ультрафиолетовое излучение, но и воздействие различных лекарственных и токсичных веществ. Также возможно влияние вирусов и микроорганизмов на организм человека;
- гормональные изменения;
- генетические предрасположенности. У однояйцевых близнецов системная красная волчанка проявляется в 5 и более раз чаще, чем у разнояйцевых.
Существует мнение, что на развитие СКВ могут оказывать влияние соли тяжелых металлов, ртуть, а также оральные контрацептивы.
Методы лечения
При лечении СКВ необходимо в первую очередь снизить активность заболевания, а также устранить вероятность появления сторонних болезней. Важно как можно скорее вызвать ремиссию СКВ, чтобы больной сохранил жизненные функции на прежнем уровне. Лечение волчанки — медикаментозное.
Используются следующие группы препаратов:
- Гликокортикоиды. Влияют на надпочечники, препятствуя воспалению в данной области. Наиболее эффективными являются «Урбазон», «Медрол».
- Цитостатики. Препараты данной группы регулируют активность производства иммунных клеток. Чаще всего используют «Циклофосфан», «Азатиоприн», «Метотрексат».
- Нестероидные противовоспалительные назначают при мышечных болях. В основном назначают различные гели и мази («Наиз») или порошки («Нимесил»).
Помимо медикаментозного лечения практикуют лечение с использованием физико-химических методик. Плазмаферез — это процедура, при которой у больного очищают кровь от иммунных клеток, а затем возвращают в кровоток.
Помимо постоянного медикаментозного лечения, больной подлежит диспансерному наблюдению. Больному СКВ необходимо сдавать анализы 1 раз в 3 мес., ежегодно проходить осмотр на развитие сторонних заболеваний и своевременного предотвращения их развития.
Возможные последствия и осложнения
Благодаря раннему обращению за медицинской помощью и внедрению современных технологий, уровень выживаемости за последние пять лет увеличился до 95%.
Вероятные осложнения при неблагоприятном течении заболевания:
- побочные эффекты от медикаментозного лечения;
- нарушения в работе почек;
- гипертония;
- высокая активность системной красной волчанки (СКВ);
- инфекции.
Эти осложнения могут привести к летальному исходу и развитию серьезных заболеваний, затрагивающих жизненно важные органы.
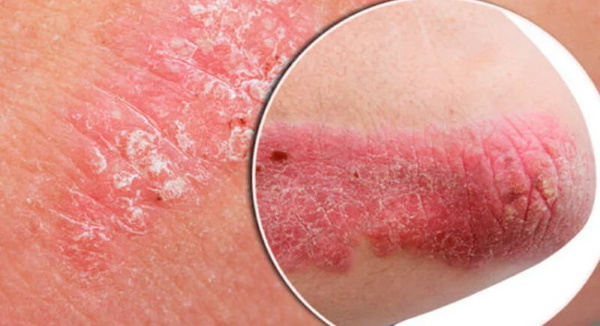
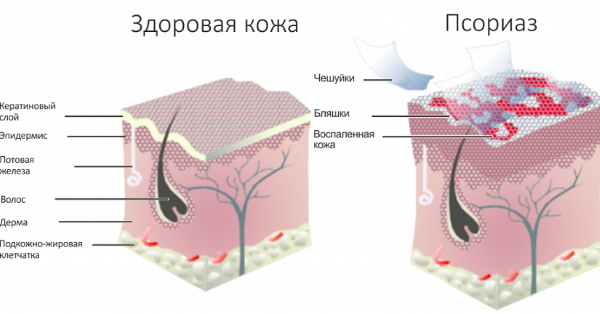
Псориаз
Аутоиммунные заболевания (список болезней можно просмотреть в статье) — это патологии, которые связаны с неправильной выработкой или размножением антител и аутоагрессивных клеток.
Одним из таких заболеваний является псориаз.
Выделяют 2 основные группы заболевания:
- Пустулезный псориаз. К нему относят аннулярный псориаз, пальмоплантарный, генерализованный, ладонно-подошвенный и герпетиформное псориатическое импетиго.
- Непустулезный. К данному виду относят обыкновенный псориаз и псориатическую эритродермию.
Помимо данной классификации можно встретить распределение по степеням тяжести.
Стадии и степени
Формы псориаза по степени тяжести:
- Легкая форма. Пораженные участки кожи составляют не более 3% от общей площади;
- Средняя степень. Затронуты 3-10% кожных покровов;
- Тяжелая форма псориаза. В этом случае поражение превышает 10% кожи или наблюдаются изменения в суставах.
Чаще всего на коже возникают псориатические бляшки, покрытые белым налетом.
Стадии развития псориаза:
- Прогрессирующая стадия. В этот период появляются новые бляшки, которые активно развиваются.
- Стационарная стадия. Образование новых бляшек прекращается, и на пораженных участках кожи формируются характерные складки.
- Регрессирующая стадия. Шелушение прекращается, бляшки исчезают, а на их месте может возникнуть пигментация.
Симптомы заболевания зависят от его стадии.
Псориаз — это не только кожное и ногтевое заболевание. Его часто называют псориатической болезнью, поскольку помимо типичных проявлений, пациенты могут испытывать постоянную слабость и депрессию на фоне ухудшения общего состояния здоровья.
Аутоиммунные заболевания, к которым относится псориаз, оказывают влияние на различные системы организма. В связи с этим выделяются различные симптомы, зависящие от места воспаления.
| Тип заболевания | Псориаз волосистой части головы | Псориаз ногтей | Псориаз ладоней и стоп |
| Симптоматика | Псориатические бляшки покрываются чешуйками, напоминающими перхоть. При этом волосы остаются неповрежденными. | На ногтях появляются ямки или воспаления, напоминающие грибковую инфекцию. Ногтевая пластина утолщается и меняет цвет. | Ярким признаком псориаза является утолщение кожи. На ладонях и стопах образуется грубая кожа из-за ускоренного деления клеток, которые не успевают отшелушиваться. |
В большинстве случаев ультрафиолетовые лучи оказывают положительное влияние на организм. К общим симптомам псориаза можно отнести: депрессию, слабость и хроническую усталость, а также появление чешуек.
Точные причины возникновения псориаза до сих пор не установлены.
Ученые выделяют две основные теории возникновения заболевания:
- Иммунные клетки проникают в верхние слои кожи, вызывая реакцию, которая приводит к ускоренному делению клеток кожи;
- При псориазе нарушаются процессы роста, деления и созревания эпителия.
К факторам, способствующим развитию псориаза, относятся ВИЧ, прием некоторых медикаментов, стрессовые ситуации, травмы и инфекции.
Лечение подбирается индивидуально для каждого пациента. В зависимости от симптомов, стадии и типа заболевания выбирается наиболее эффективный метод.
Наиболее эффективные лекарственные средства:
- «Тигасон», «Неотигасон» (ретиноиды). Эти препараты влияют на созревание кожных слоев;
- «Циклоспорин А» (иммунодепрессант). Снижает активность деления клеток кожи;
- «Метотрексат» (цитостатик). Замедляет рост атипичных клеток эпидермиса.
Физиотерапевтические методы применяются не только для комплексного лечения, но и в тех случаях, когда медикаментозная терапия невозможна.
Среди методов физиотерапии выделяют:
- Электросон. Воздействие на мозг слабыми электрическими импульсами оказывает легкий седативный эффект, что способствует рассасыванию бляшек;
- Лазерная терапия помогает рассасывать бляшки и предотвращает образование рубцов;
- Селективная фототерапия используется для облучения кожи ультрафиолетом;
- Гипертермия — нагревание кожи специальными подушечками до 40 °С, что нормализует работу иммунной системы;
- Лечение пчелиным ядом обладает противовоспалительным, противозудным и рассасывающим эффектом.
При псориазе важно соблюдать диету.
Из рациона следует исключить:
- Алкогольные напитки;
- Жиры животного происхождения;
- Красную рыбу;
- Копчености;
- Жирное мясо;
- Яйца;
- Кофе;
- Газированные напитки;
- Сладости и мучные изделия.
Рекомендуется проводить разгрузочные дни на основе кефира, яблок или овощей два раза в неделю.
При несвоевременном или неэффективном лечении, а также при быстром прогрессировании заболевания могут возникнуть осложнения.
Псориаз негативно сказывается на следующих органах и системах организма:
- Желудочно-кишечный тракт;
- Глаза;
- Почки и печень;
- Сердечно-сосудистая система;
- Эндокринная система;
- Выделительная система.
Псориаз не является смертельным заболеванием. Однако осложнения, вызванные псориазом, могут привести к серьезным последствиям и значительно увеличить риск летального исхода.
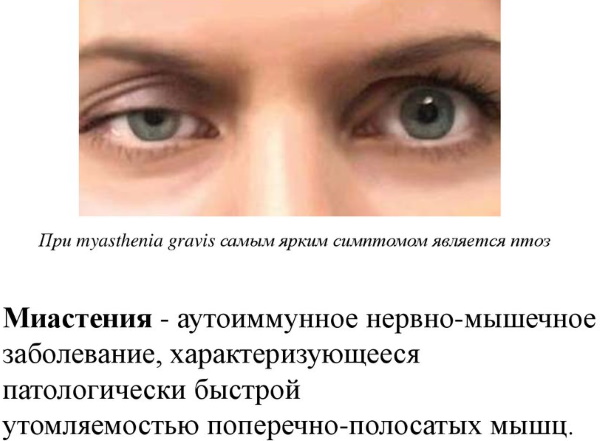
Миастения
Аутоиммунные заболевания (список болезней можно просмотреть в статье) могут быть прогрессирующими.
К их числу относится миастения, которую также называют «миастения гравис» или «болезнь Эрба-Гольдфлама».
Миастению делят на несколько форм. К ним относят генерализованную и локальную.
Локальная форма миастении:
- Бульбарная. Для данной формы характерными признаками являются невнятность речи, попадание жидкость в нос и поперхивание твердой пищей;
- Глазная форма характеризуется косоглазием, двоением в глазах, опущение верхних век. Данная форма не опасна для жизни;
- Краниальная форма сопровождается нарушением работы жевательных мышц, невнятность речи и вялой мимикой.
При отсутствии лечения глазной формы возможно перерастание в генерализованную миастению.
Генерализованные формы заболевания:
- неонатальная миастения появляется у новорожденных (в некоторых случаях), рожденных матерью с данным заболеванием. Недуг временный, симптомы пропадают через несколько недель после рождения;
- врожденная миастения является редкой формой болезни. Появляется у детей с рождения, а симптомы остаются на всю жизнь. Выделяют доброкачественный вид и семейную детскую миастению;
- юношеская миастения проявляется после 10 лет;
- генерализованная миастения взрослых.
Для генерализованной миастении также характерно разделение на стадии. Аутоиммунное заболевание можно разделить по характеру течения.
Выделяют 4 основные формы:
- миастенические эпизоды. Для них характерно быстрое регрессирование заболевания. А промежутки между эпизодами могут длиться до 10 лет;
- миастеническое состояние — это появлением симптомов и их развитие в течение 2-3 месяцев с дальнейшей стабилизацией;
- прогрессирующая миастения развивается очень медленно. Быстро приводит к стабильному состоянию человека;
- злокачественная миастения — наиболее тяжелая форма болезни, которая приводить к утяжелению состояния за счет вовлечения в патологические процессы новых мышц.
При любой форме заболевания необходимо срочное лечение.
Генерализованная миастения взрослых подразделяется на стадии:
- легкая;
- умеренная;
- тяжелая;
- острая;
- поздняя тяжелая;
- с ранним развитием мышечных атрофий.
Миастению у взрослых легко спутать с заболеваниями, связанными с усталостью на работе или стрессами. Симптомы довольно похожи: усталость, утомляемость, слабость.
Аутоиммунное заболевание (миастения) проявляется офтальмологическими болезнями, утомлением жевательных и мимических мышц.
Полный список симптомов, в зависимости от формы и вида:
- для генерализованной миастении характерны расстройства глотания, нарушение дыхание и слабость мышц тела;
- наиболее яркий симптом доброкачественной миастении — полная неподвижность глазных яблок;
- семейная детская миастения характеризуется поперхиванием во время еды, затруднением глотания, слабостью дыхательных мышц;
- юношеская форма заболевания проявляется посредством обездвиживания глазных яблок, опущенными веками, нарушением глотания;
- бульбарная миастения характеризуется гнусавостью голоса, невнятностью речи;
- для глазной миастении характерно поражение только мышц глаз и век;
- краниальная миастения проявляется посредством поражения черепно-мозговых нервов, нарушением речи и патологиями жевательных и мимических мышц.
Помимо данных симптомов может возникнуть слабость в конечностях, кашель и охриплость голоса.
Организм вырабатывает антитела к белкам-рецепторов. Антитела разрушают рецепторы, которые проводят контакт между нервом и мышцей.
Среди причин возникновения миастении выделяют следующие:
- генная мутация;
- опухоли вилочковой железы;
- склеродермия;
- дерматомиозит.
Наиболее редкими причинами появления заболевания считаются опухоли половых органов, легких и печени.
При лечении миастении обращаются к следующим методам:
| Оперативное лечение | Консервативное | |||
| Тимэктомия | Медикаментозное лечение | Радиотерапия | Энтеросорбция | Плазмаферез |
| Процедура удаления вилочковой железы. | Для лечения заболевания применяют антихолин-эстеразные препараты, которые способствуют нарастанию мышечной силы, анаболические стероиды. | Процедура, основанная на лечении ионизирующей радиации. | Процедура введения в организм неинвазивной процедуры сорбентов для выведения из ЖКТ экзогенных веществ, микро-организмов и токсинов. | Процедура забора и очистки крови с возвращением части в кровоток. |
Также используются дополнительные методы лечения для устранения или ослабления симптомов заболевания.
При миастении происходит сбой в работе нейромедиатора ацетилхолина. Недостаток приводит к патологиям в дыхательном центре. Наиболее значимые осложнения — холинергический и миастенический криз.
Аутоиммунные заболевания — это группа болезней, при которых нарушается работа иммунной системы. Организм воспринимает «родные» клетки как чужеродные. АИЗ признаны одними из самых сложных и трудно поддающихся лечению. Полный список патологий с классификацией и описанием можно просмотреть в статье.
Видео об аутоиммунных заболеваниях
Одно из заболеваний, относящихся к категории аутоиммунных, — это красная волчанка.

Профилактика аутоиммунных заболеваний
Профилактика аутоиммунных заболеваний представляет собой важный аспект, который может помочь снизить риск их развития или минимизировать проявления уже существующих заболеваний. Хотя точные причины аутоиммунных заболеваний до конца не изучены, существует ряд факторов, которые могут способствовать их возникновению. Понимание этих факторов и применение профилактических мер может оказать значительное влияние на здоровье.
1. Здоровый образ жизни
Поддержание здорового образа жизни является основополагающим элементом профилактики. Это включает в себя:
- Сбалансированное питание: Употребление разнообразных продуктов, богатых витаминами, минералами и антиоксидантами, может помочь укрепить иммунную систему. Рекомендуется включать в рацион фрукты, овощи, цельнозерновые продукты, нежирные белки и полезные жиры.
- Регулярная физическая активность: Умеренные физические нагрузки способствуют улучшению обмена веществ и укреплению иммунной системы. Рекомендуется заниматься спортом не менее 150 минут в неделю.
- Сон: Качественный сон необходим для восстановления организма и поддержания нормальной работы иммунной системы. Взрослым рекомендуется спать 7-9 часов в сутки.
2. Управление стрессом
Хронический стресс может негативно влиять на иммунную систему, поэтому важно находить способы его управления. Это может включать:
- Практику медитации и йоги.
- Регулярные занятия хобби или творчеством.
- Общение с близкими и друзьями.
3. Избегание триггеров
Некоторые факторы окружающей среды могут провоцировать или усугублять аутоиммунные заболевания. К ним относятся:
- Токсичные вещества: Избегайте контакта с химическими веществами, такими как пестициды и тяжелые металлы.
- Инфекции: Некоторые вирусы и бактерии могут спровоцировать аутоиммунные реакции. Вакцинация и соблюдение гигиенических норм могут помочь снизить риск инфекций.
4. Регулярные медицинские обследования
Профилактические медицинские осмотры могут помочь выявить ранние признаки аутоиммунных заболеваний. Важно регулярно посещать врача, особенно если в семье есть случаи аутоиммунных заболеваний. Это позволит своевременно начать лечение и предотвратить прогрессирование болезни.
5. Образование и осведомленность
Знание о симптомах и рисках аутоиммунных заболеваний может помочь в их раннем выявлении. Образование о состоянии своего здоровья и активное участие в принятии решений о лечении также являются важными аспектами профилактики.
В заключение, профилактика аутоиммунных заболеваний требует комплексного подхода, включающего здоровый образ жизни, управление стрессом, избегание триггеров, регулярные медицинские обследования и повышение осведомленности. Эти меры могут значительно снизить риск развития заболеваний и улучшить качество жизни.
Вопрос-ответ
Что такое аутоиммунные заболевания и как они возникают?
Аутоиммунные заболевания — это группа заболеваний, при которых иммунная система ошибочно атакует собственные клетки и ткани организма, принимая их за чуждые. Это может происходить из-за генетической предрасположенности, инфекций или воздействия окружающей среды, что приводит к нарушению работы иммунной системы.
Какие симптомы могут указывать на наличие аутоиммунного заболевания?
Симптомы аутоиммунных заболеваний могут варьироваться в зависимости от конкретного заболевания, но часто включают усталость, боли в суставах, кожные высыпания, лихорадку и необъяснимую потерю веса. Важно обратиться к врачу при появлении таких симптомов для диагностики и назначения лечения.
Как проводится лечение аутоиммунных заболеваний?
Лечение аутоиммунных заболеваний обычно включает использование иммунодепрессантов для подавления активности иммунной системы, а также противовоспалительных препаратов для уменьшения симптомов. В некоторых случаях может потребоваться физиотерапия или хирургическое вмешательство. Индивидуальный подход к каждому пациенту является ключевым для эффективного лечения.
Советы
СОВЕТ №1
Изучите информацию о своем заболевании. Понимание аутоиммунного заболевания, его симптомов и механизмов поможет вам лучше управлять своим состоянием и принимать обоснованные решения о лечении.
СОВЕТ №2
Обратитесь к специалисту. Консультация с врачом-ревматологом или иммунологом поможет вам получить точный диагноз и индивидуальный план лечения, который будет учитывать ваши уникальные потребности.
СОВЕТ №3
Следите за своим образом жизни. Здоровое питание, регулярные физические нагрузки и управление стрессом могут значительно улучшить ваше общее состояние и снизить проявления симптомов аутоиммунных заболеваний.
СОВЕТ №4
Не забывайте о поддержке. Общение с людьми, которые сталкиваются с подобными проблемами, может быть очень полезным. Рассмотрите возможность присоединиться к группам поддержки или форумам, где вы сможете делиться опытом и получать советы.