Продукты, безобидные для взрослых, способны вызывать тяжелейшую реакцию у ребенка – пищевое отравление, требующее неотложной помощи. Проявляемые симптомы и лечение заболевания обусловлены видом отравления.
Причины и виды пищевого отравления у детей
Главное место среди детских отравлений занимает пищевая интоксикация. Вредные вещества, поступившие в организм ребенка с едой, быстро всасываются и распространяются кровью по всем органам в связи с особенностями детского организма:
- незавершенностью формирования органов;
- низкой кислотностью пищеварительных соков;
- недостаточностью фильтрационной способности почек;
- не до конца сформированной микрофлорой кишечника;
- слабым иммунитетом.
Среди пищевых отравлений встречаются:
- инфекционные, вызванные микробами (вирусами, бактериями, простейшими);
- токсикоинфекции, спровоцированные токсинами (ботулизм, бактериотоксикоз);
- неинфекционные отравления животными/ растительными, химическими ядами.
Известно более 200 видов патогенных микроорганизмов, встречающихся повсеместно и вызывающих пищевое отравление у детей. Так, бактерия Сальмонелла может встретиться в сырых яйцах, непастеризованном молоке, мясе.
Стафилококк встречается в рыбе, мясе птиц, хлебе и молокопродуктах (при неправильном хранении). Кишечная палочка попадает в организм ребенка из зараженных продуктов, от животных или грязных рук.
Пищевое отравление у детей может проявляться различными симптомами, включая повышение температуры, рвоту и общее недомогание. Врачами отмечается, что в таких случаях важно обеспечить ребенку покой и обильное питье, чтобы избежать обезвоживания. Если рвота не прекращается, рекомендуется давать небольшие порции воды или растворов для регидратации.
Лечение в домашних условиях может включать применение сорбентов, таких как активированный уголь, для уменьшения токсического воздействия на организм. Важно следить за состоянием ребенка и при ухудшении симптомов обратиться к врачу.
Диета должна быть легкой и щадящей: в первые дни лучше ограничиться рисовым отваром, бананами и сухарями. Постепенно можно вводить в рацион отварные овощи и нежирное мясо. Врачами подчеркивается, что при отсутствии поноса и легком течении отравления, большинство случаев можно успешно лечить в амбулаторных условиях, однако внимательное отношение к состоянию ребенка остается ключевым.

Общие симптомы заболевания
При пищевой токсикоинфекции период инкубации (от 2 до 6 часов) сменяется развивающимися острыми симптомами:
- отказ от еды;
- тошнота и рвота;
- схваткообразные боли в животе;
- диарея (расстройство стула 5-10 раз/сутки);
- повышение температуры (от 37-37,5оС до 39оС и выше);
- общее недомогание, вялость, боль в мышцах;
- снижение АД;
- лихорадка;
- холодный пот;
- обезвоживание (сухость слизистых, концентрированность и снижение количества мочи).
В тяжелых случаях (при отравлении нейротоксическими ядами) наблюдается поражение ЦНС:
- нарушения зрения (двоение), речи, мышечного тонуса;
- чрезмерное слюноотделение;
- заторможенность;
- парезы;
- параличи;
- бред;
- кома.
Симптомы ботулизма
Тяжелое токсикоинфекционное отравление, поражающее НС, вызывает ботулическая бактерия (Clostridium botulinum). Паралитический яд, продукт ее жизнедеятельности, смертельно опасен для человека.
Через 18-36 ч после употребления зараженных продуктов, в ЖКТ возникают начальные признаки отравления: рвота, диарея, спазмы.
Затем симптомы приобретают более тяжелую форму:
- сухость во рту;
- головокружение;
- проблемы со зрением;
- нарушение речи, глотания;
- вялость, слабость мышц;
- тяжелое дыхание.
Пищевое отравление у детей — серьезная проблема, о которой родители часто беспокоятся. Симптомы могут варьироваться, но наиболее распространенными являются высокая температура, рвота и общая слабость. Важно помнить, что при отсутствии поноса состояние может быть менее выраженным, однако это не исключает необходимости в лечении. В домашних условиях рекомендуется обеспечить ребенку обильное питье, чтобы избежать обезвоживания. Легкие растворы для регидратации помогут восстановить баланс жидкости.
Для облегчения состояния можно использовать препараты, такие как активированный уголь или энтеросорбенты, но перед их применением лучше проконсультироваться с врачом. Диета должна быть щадящей: отварные овощи, рис, бананы и кисломолочные продукты помогут восстановить пищеварение. Если симптомы не проходят или ухудшаются, необходимо обратиться к врачу для дальнейшего обследования и лечения.
Признаки отравления нитратами
Нередко ранее дозревание овощей и фруктов достигается с помощью применения удобрений.
Попавшие в организм ребенка нитраты вызывают отравление, характеризующееся следующими симптомами:
- капризность, отказ от пищи и питья;
- недомогание, необъяснимая вялость;
- серый (синюшный) цвет кожи;
- посинение ногтевых пластин, губ;
- одышка;
- нарушение координации, судороги.
Симптомы отравления грибами
Попавшие в пищу поганки – еще одна распространенная причина пищевого отравления у детей.
Проявляется следующими симптомами:
- сильные колики в животе;
- рвота;
- жидкий стул с кровью;
- сбои дыхания;
- судороги.
Отравление мухомором характеризуется дополнительными симптомами:
- повышенное слюноотделение;
- кишечные боли;
- спазм бронхов, одышка;
- галлюцинации.
Последствия пищевого отравления
Пищевое отравление у ребенка, симптомы и лечение которого наносят вред всему организму, провоцирует следующие последствия:
- снижается мышечный тонус и ухудшается перистальтика кишечника;
- нарушаются процессы выделения пищеварительных соков и слизи:
- страдают поджелудочная железа, печень.
Для предотвращения осложнений пищевой интоксикации требуется своевременное лечение ребенка и соблюдение диеты в период реабилитации.
https://youtube.com/watch?v=3JzsPLixWZg%3Ffeature%3Doembed
Диагностика заболевания
Диагностика причин, спровоцировавших отравление у ребенка, проводится путем бактериологических посевов:
- подозрительных продуктов (возможно зараженных), которые употреблял больной;
- крови;
- кала и рвотных масс.
Выявление возбудителя позволяет назначить ребенку грамотное лечение.
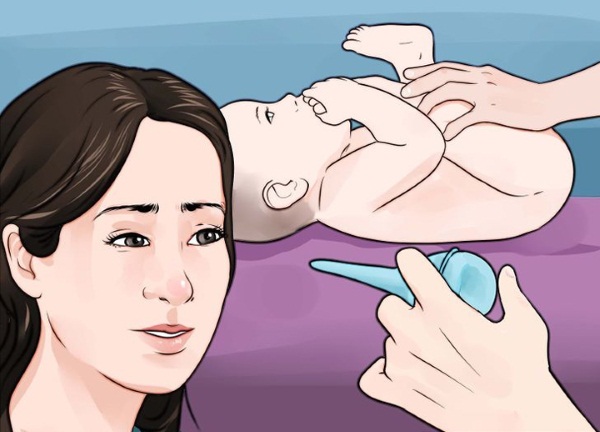
Первая помощь при пищевом отравлении у ребенка
Пищевое отравление у ребенка, симптомы и лечение которого зависят от вида возбудителя, требует незамедлительного вмешательства. При появлении симптомов интоксикации необходимо обратиться за медицинской помощью.
До прибытия врача можно облегчить состояние пациента следующим образом:
- поставить очистительную клизму для удаления токсинов;
- дать энтеросорбент;
- поить ребенка теплым сладким чаем или солевыми растворами (при среднетяжелой степени отравления) для предотвращения обезвоживания.
При сильном отравлении рекомендовано промывание желудка.
Подобную процедуру запрещено проводить без помощи специалиста, если:
- у ребенка аномальное строение органов ЖКТ;
- внутрь желудка попали чужеродные вещества с возможным его повреждением;
- в пищеводе ребенка имеется послеожоговое рубцевание;
- ребенок подвержен эпилептическим припадкам или пребывает в бессознательном состоянии;
- в рвотных массах присутствует кровь;
- генез (источник) отравления неизвестен.
Амбулаторное лечение интоксикации
Полноценная терапия пищевого отравления осуществляется в амбулаторных условиях. Адекватное лечение ребенка может назначить только врач, определив первопричину отравления на основании клинической картины и лабораторных исследований.
Терапия интоксикации осуществляется по следующей схеме:
- удаление токсинов и возбудителей отравления;
- симптоматическое лечение ребенка;
- диагностика причин интоксикации;
- противомикробная терапия;
- реабилитационный период.
При легкой степени отравления восстановительный период терапии проводят в домашних условиях. Тяжелые формы интоксикации предполагают длительное амбулаторное лечение и нахождение в больнице от 5 дней.
Выведение ядов и токсинов из организма
Удаление яда, попавшего в кровь ребенка, осуществляется форсированным диурезом в больнице. Применяются средства, биотрасформирующие токсины с последующим их выведением. После установления вида яда, вызвавшего отравление, применяются антидоты.
Желудок в амбулаторных условиях промывается путем зондирования.
Медикаментозное лечение
Пищевое отравление у ребенка (симптомы и лечение могут отличаться в зависимости от степени интоксикации) предполагает прием сорбентов, которые поглощают токсины и препятствуют их всасыванию в кровь.
Используются следующие препараты:
- Карболен;
- Ультра-адсорб;
- Энтеросорбент (на основе активированного угля).
Такие сорбенты вместе с ядами выводят минералы и витамины, дефицит которых необходимо компенсировать. Безопасны и более эффективны Энтеросгель, Полисорб. Минерол имеет высокую сорбционность и содержит комплекс полезных минералов. Природный препарат Смекта может применяться у новорожденных.
Симптоматическое лечение
Для снятия болей и спазмов в животе проводится симптоматическая терапия. Применяются спазмолитики, при необходимости – антибиотики, препараты от диареи и рвоты.
Борьба с обезвоживанием
Высокая потеря жидкости, спровоцированная поносом и рвотой, требует регидрации (восполнения) с помощью растворов, содержащих воду, соли Na, K, Cl, глюкозу, экстракты целебных трав. Их принимают перорально или вводят внутривенно.
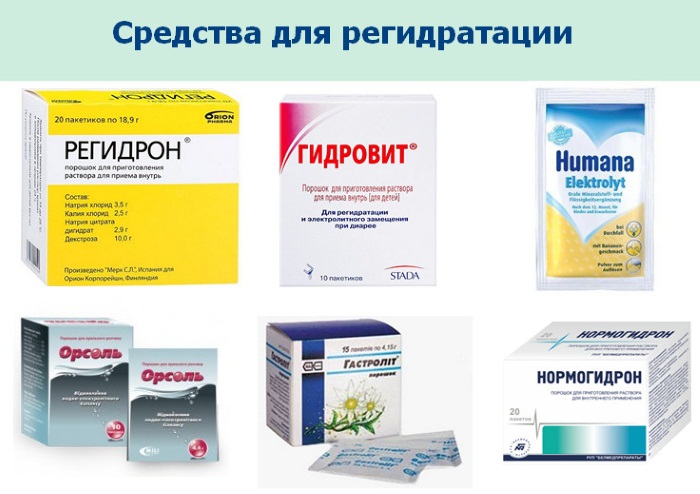
Для приготовления регидрационного раствора используют такие средства, как:
- Гастролит;
- Гидровит;
- Глюкосолан;
- Орасан;
- Регидрон;
- Реосолан;
- ОРС (оральная регидратационная соль);
- Хумана Электролит;
- Цитраглюкосолан;
- Маратоник;
- Регидрин.
Полученный раствор вводят в организм до исчезновения симптомов обезвоживания:
- сухость слизистой, кожных покровов;
- сильная жажда;
- редкое и скудное мочеиспускание;
- темная моча.
Лечение интоксикации в домашних условиях
При легкой степени отравления допускается лечение ребенка в домашних условиях.
Схема лечения устанавливается врачом и включает:
- промывание желудка;
- прием медикаментов и витаминов;
- соблюдение диеты.
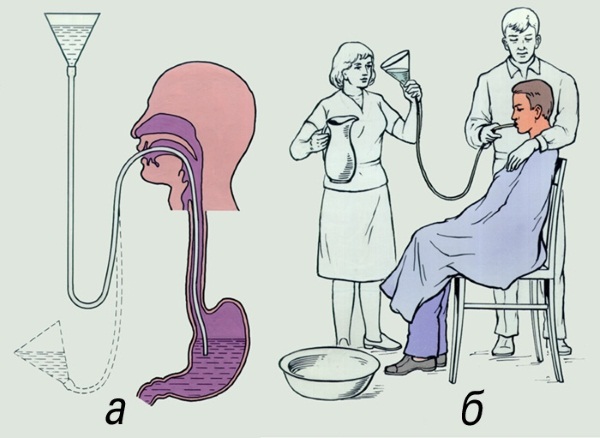
Промывание желудка в домашних условиях
Промывание желудка облегчает состояние ребенка и уменьшает последствия интоксикации.
Объем жидкости для промывания зависит от возраста ребенка и составляет:
- для новорожденного – 15-20 мл;
- 1-2-месячного – 40-50 мл;
- 3-4- месячного – 60-90 мл;
- 5-6-месячного – 100 мл;
- годовалого – 200 мл;
- 2-3-летнего – 250 мл;
- 3-5- летнего – 500 мл (0,5 л);
- с 7 до 11 лет – 600 мл.
Алгоритм проведения процедуры в домашних условиях:
- Приготовить промывающую жидкость (2-3 кристалла марганца на 1 л теплой воды – около 35оС), обязательно профильтровать от нерастворенных кристаллов.
- Усадить ребенка на руки перед емкостью для рвотных масс, закрыв грудь клеенкой.
- Дать ребенку промывающий раствор – для разового приема понадобится 200 мл.
- Нажимая на живот и корень языка, вызвать рвоту, наклонив голову малыша над емкостью.
- Повторить несколько раз (до чистых вод).
Можно провести процедуру, уложив ребенка на бок.
Лекарства для лечения пищевого отравления у ребенка
Для лечения легкой степени отравления допускается медикаментозное лечение ребенка в домашних условиях.
Такая терапия включает прием следующих препаратов:
- энтеросорбенты;
- антибиотики;
- пробиотики;
- противодиарейные средства;
- противорвотные препараты;
- спазмолитики;
- ферменты;
- витаминные комплексы.
Схема приема лекарств назначается индивидуально и определяется лечащим врачом.
Энтеросорбенты
К препаратам, выводящим из ЖКТ токсины, относятся:
- Энтеросгель,
- Полисорб,
- Смекта,
- Полифепан;
- Энтеросгель,
- активированный и белый уголь,
- Фильтрум,
- Смекта.
Антибиотики
Антибиотики подавляют полезную кишечную микрофлору, что может спровоцировать усиление кишечной инфекции. Применять ли антибактериальные препараты при пищевом отравлении у ребенка – решает врач, учитывая симптомы заболевания и эффективность лечения.
При выраженной интоксикации и высокой температуре применяют антибиотики пенициллинового ряда или цефалоспорины, при их неэффективности – наименее токсичные макролиды:
- Нифуроксазид;
- Энтерофурил;
- Фталазол;
- Ампициллин;
- Цефтриаксон.
Пробиотики
После снятия острых симптомов интоксикации проводится курс приема пробиотиков для нормализации работы кишечника и восстановления его микрофлоры.
К таким препаратам относят:
- Линекс;
- Лактиале;
- Энтерол;
- Биобактон.
Лекарства от диареи и рвоты
При рвоте и диарее назначаются такие препараты, как:
- Метоклопрамид;
- Лоперамид (с 5 лет);
- Лопедиум;
- Церукал (с 14 лет);
- Стопдиар.
Все препараты противопоказаны детям младше года.
Спазмолитики
Спазмолитики расслабляют гладкую мускулатуру органов ЖКТ и применяются при коликах в животе.
Для лечения детей применяются миотропные средства, не затрагивающие НС:
- Но-Шпа;
- Папаверин;
- Тримедат;
- Ниаспам.
Таблетки и сиропы на основе растений (пижма, красавка, фенхель, ромашка) снимают спазмы кишечника без побочных эффектов.
Ферменты
ЖКТ требует восстановления после отравления из-за возникшего дефицита ферментов, необходимых для полноценного пищеварения. Аптечными ферментами можно пользоваться только по рекомендации врача и курсами, чтобы детский организм не утратил способность к их самостоятельной выработке.
Используются:
- Мезим;
- Хилак-форте;
- Бактисубтил.
Витамины
После отравления детям необходимы микроэлементы и витамины:
- А (бета-каротин) — защищает слизистую;
- группы В — поддерживает мышечный тонус ЖКТ;
- С – повышает иммунитет;
- РР — улучшает секрецию желудка, помогает избежать диареи;
- U — восстанавливает клетки желудка.
Их можно приобрести в аптеке или восполнить дефицит за счет сбалансированного питания.
Питьевой режим
Для предотвращения обезвоживания ребенка необходимо поддерживать питьевой режим.
Рекомендуется применять:
- чистую или щелочную минеральную воду;
- отвары из сухофруктов или шиповника;
- регидрационные растворы.
Между приступами рвоты ребенку необходимо давать:
- до 2-х лет — 50-100 мл жидкости;
- от 2-х до 10-ти лет – 100-200 мл;
- старше 10 лет – более 200 мл.
Нельзя пить соки, молоко, кислые напитки. Кисломолочные продукты, полезные для микрофлоры кишечника, вводятся в рацион только на 5-6 день лечения.
Диета при отравлении
При признаках отравления следует воздерживаться от кормлений, чтобы не вызвать у ребенка рвоту.
Если больной испытывает голод, можно предложить:
- овсяную или рисовую жидкую кашу;
- печеные яблоки;
- галетное печенье.
После стабилизации состояния ребенку можно давать:
- вареные яйца;
- пюре картофельное (на воде);
- овощной, куриный бульон;
- перетертое диетическое мясо.
Недельное меню для ребенка с пищевым отравлением
Пищевое отравление у ребенка, симптомы и лечение которого наносят удар по органам пищеварения, ослабевает растущий организм. В реабилитационной стадии терапии необходимо соблюдать щадящую диету. Ее корректирует лечащий врач с учетом индивидуальных особенностей ребенка.
Общие рекомендации кормления пациента после отравления:
- небольшие порции пищи;
- прием еды 5-7 раз в день (с интервалом в 2,5 часа);
- подача блюд в теплом и протертом виде;
- приготовление продуктов на пару, в тушеном или запеченном виде.
Привычный режим питания можно вернуть после полного восстановления ребенка (на 5-7-й день).
Рекомендации для составления меню:
| Первые блюда | Гарниры | Закуски | Десерт | Напитки |
| Протертые овощные супы, легкий куриный бульон, суп рисовый. | Каши на воде (рисовая, гречневая); отварные овощи; картофельное пюре. | Котлеты мясные (из нежирного фарша), тефтели, фрикадельки рыбные, из птицы — на пару. | Запеканки, пудинги из творога, галетное печенье, Печеные фрукты не кислые (груши, яблоки, айва). | Негазированная минералка отвар укропа, ромашки, шиповника с медом, зеленый чай, кисель, компот из сухофруктов. |
Из рациона отравленного ребенка необходимо исключить:
- огурцы;
- капусту;
- бобовые культуры (горох, фасоль, спаржа);
- репу, редис;
- колбасы, консервы;
- перловые, пшеничные крупы;
- черный хлеб;
- сладости, сдобу;
- сырые овощи и фрукты;
- соусы, пряности;
- кислые ягоды;
- апельсины, мандарины;
- свежевыжатые соки.
После снятия симптомов и лечения пищевого отравления необходимо обеспечить ребенку полноценное питание, компенсирующее дефицит потерянных витаминов, минералов, микроэлементов. Рацион расширяется постепенно и только после выздоровления больного.
Автор: SECHINA
Оформление стати: Мила Фридан
Видео о лечении пищевого отравления у ребенка
Доктор Комаровский расскажет о том что нужно делать при пищевом отравлении:
https://youtube.com/watch?v=T-YX0rdp5vc%3Ffeature%3Doembed
Вопрос-ответ
Чем лечить пищевое отравление с температурой?
Промойте желудок чтобы вывести токсины. Выпейте раствор регидратации (Регидрон, Цитроглюкосолан). Чередуйте промывание желудка с принятием энтеросорбентов (смекта, энтеросгель, полисорб, активированный уголь). Выпейте жаропонижающее, если поднялась температура. Обеспечьте больному покой.
Что давать ребенку при пищевом отравлении?
Если ребенок не вырвал сам, можно дать ему стакан чистой кипяченой воды комнатной температуры, а затем вызвать рвоту, нажав на корень языка. Далее больному нужно обеспечить покой, дать сорбент (Энтеросгель, Смекту), поить растворами для регидратации. При высокой температуре можно дать жаропонижающее.
Можно ли давать жаропонижающие при отравлении?
При повышении температуры рекомендуются ибупрофен или парацетамол. В период выздоровления специальной диеты не существует, можно есть привычную еду, помня о принципах рационального питания. Но нужно учитывать, что жирная пища может усиливать тошноту.
Сколько держится температура при пищевом отравлении?
При пищевом отравлении наблюдается повышение температуры. Она держится от 12 до 24 часов параллельно с нарастанием симптомов интоксикации. По мере выведения токсинов из организма жар снижается, а клинические проявления исчезают, что позволяет говорить о выздоровлении.
Советы
СОВЕТ №1
При первых признаках пищевого отравления у ребенка, таких как рвота или температура, важно обеспечить ему обильное питье. Используйте растворы для регидратации, такие как Регидрон, чтобы предотвратить обезвоживание. Если ребенок отказывается пить, предложите ему маленькие порции жидкости каждые 10-15 минут.
СОВЕТ №2
Следите за симптомами и состоянием ребенка. Если рвота продолжается более 24 часов, температура превышает 39°C, или появляются другие настораживающие симптомы, такие как сильная боль в животе или кровь в рвоте, немедленно обратитесь к врачу.
СОВЕТ №3
В период восстановления после отравления придерживайтесь легкой диеты. Включите в рацион ребенка отварной рис, картофельное пюре, бананы и нежирные бульоны. Избегайте молочных продуктов, жирной и острой пищи до полного выздоровления.
СОВЕТ №4
Обратите внимание на лекарства. Используйте только те препараты, которые рекомендованы врачом. Не давайте ребенку противорвотные средства без консультации специалиста, так как это может затруднить диагностику и лечение.