Пролежни, или декубитальные язвы, — серьезная проблема для лежачих больных и пожилых людей, находящихся в неподвижном состоянии. Эти повреждения кожи и подлежащих тканей могут вызвать осложнения, ухудшающие здоровье пациента. В статье рассмотрим причины возникновения пролежней, методы профилактики и лечения, а также рекомендации по уходу за кожей, что поможет caregivers и родственникам обеспечить необходимую заботу и улучшить качество жизни лежачих больных.
Принципы терапии пролежней
Данные деструктивные процессы связаны с постепенным разрушением тканей, образованием омертвевших клеточных скоплений и системной интоксикацией. Для эффективного лечения необходим комплексный подход, учитывающий угнетение иммунной системы, вызванное массовой гибелью клеток и дефицитом белков.
Основные принципы домашней терапии включают:
- устранение факторов, способствующих заболеванию;
- защиту здоровых участков тела, не затронутых деструктивными изменениями;
- стимуляцию иммунной системы для ускорения естественных процессов восстановления;
- облегчение болевого синдрома;
- антисептическую обработку раневых участков для предотвращения инфекции;
- проведение санационных мероприятий, направленных на удаление патологического экссудата и продуктов распада тканей.
Как правильно лечить пролежни у лежачих пациентов подскажет дерматолог. Самостоятельное лечение без участия врача строго не рекомендуется, так как это может привести к дальнейшему прогрессированию заболевания и возникновению серьезных системных осложнений.
В качестве самостоятельных мер можно использовать только антисептические средства для дезинфекции раневой поверхности и наружные мази на основе натуральных компонентов. Такие мази обладают подсушивающим эффектом, а также способствуют регенерации и уменьшают воспаление.
Мази считаются относительно безопасными и оказывают заметное терапевтическое воздействие на ранних стадиях развития некротических изменений пролежней. Однако их недостатком является неспособность устранять глубокие повреждения эпидермиса и отсутствие воздействия на факторы, вызывающие заболевание.
Врачи акцентируют внимание на том, что лечение пролежней у лежачих больных требует комплексного подхода. В первую очередь, необходимо регулярно менять положение пациента, чтобы избежать длительного давления на определенные участки кожи. Специалисты рекомендуют использовать специальные матрасы и подушки, которые равномерно распределяют вес тела и снижают риск появления новых повреждений.
Для ухода за уже образовавшимися пролежнями важно поддерживать чистоту и сухость пораженных участков. Врачи советуют применять антисептические растворы и специальные повязки, способствующие заживлению. В некоторых случаях может потребоваться использование местных препаратов с антибиотиками или средствами, улучшающими регенерацию тканей.
Также важно следить за питанием пациента, обеспечивая его достаточным количеством белка и витаминов, что способствует восстановлению кожи. Врачи рекомендуют регулярно осматривать кожные покровы, чтобы своевременно выявлять и лечить любые изменения.

Эксперты в области медицины подчеркивают важность профилактики и своевременного лечения пролежней у лежачих больных и пожилых людей. Основным методом является регулярное изменение положения пациента, что помогает снизить давление на уязвимые участки кожи. Кроме того, рекомендуется использовать специальные матрасы и подушки, которые распределяют вес тела и уменьшают трение.
Для лечения уже возникших пролежней необходимо применять антисептические средства и повязки, способствующие заживлению. Важно также следить за состоянием кожи, обеспечивая ее чистоту и увлажнение. В некоторых случаях может потребоваться консультация дерматолога или хирурга для определения дальнейшей тактики лечения. Питание играет не менее значимую роль: сбалансированный рацион, богатый белками и витаминами, способствует восстановлению тканей. Таким образом, комплексный подход к уходу и лечению пролежней является залогом успешного восстановления здоровья пациентов.
Обработка пролежней
На каждом этапе развития деструкции происходят разные анатомические изменения и физиологические процессы, требующие индивидуального выбора:
- санационных мероприятий;
- дезинфицирующих средств;
- гигиенических принадлежностей;
- промывающих растворов.
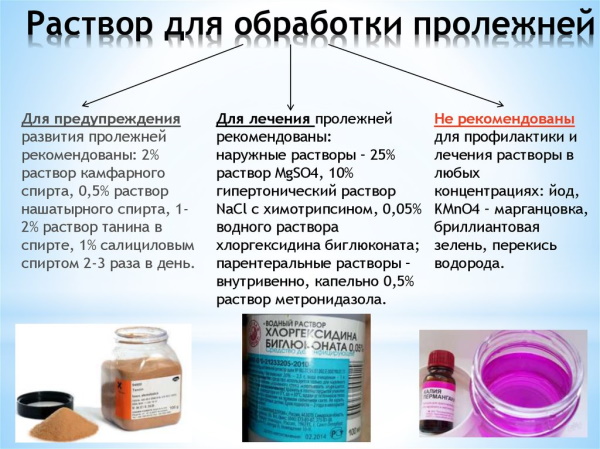
Для удаления из раны потожировых выделений, патологического экссудата, отмерших фрагментов кожи применяют туалетные средства с нейтральным показателем pH. Такие вещества препятствуют присоединению инфекционных агентов на ранних стадиях пролежней. Гигиенические средства способны вызывать раздражения и усиливать болезненные ощущения. Запрещено обрабатывать пролежни ионообменными препаратами на основе йода или хлора.
Из гигиенических принадлежностей используют салфетки, стерильные марлевые или бинтовые повязки. Подобные расходные материалы защищают раневую поверхность от загрязнений. Пропитанные антисептическими раствором салфетки и повязки создают барьер на пути инфекционных агентов. Предпочтение в соответствии с действующим клиническим протоколом отдают принадлежностям из вспененных полупроницаемых материалов.
Такая салфетка или повязка обеспечивает вентиляцию раны, что способствует скорейшему заживлению. Прозрачная поверхность позволяет визуально контролировать патологический процесс, вовремя заметить воспаление и признаки присоединения инфекционных возбудителей.
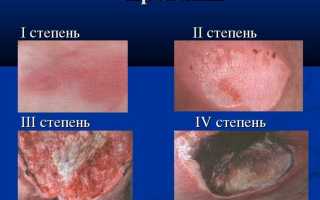
| Стадия пролежня | Рекомендуемые средства и методы лечения | Дополнительные рекомендации |
|---|---|---|
| I стадия (покраснение) | – Мази и кремы: Цинковая мазь, Судокрем, Бепантен, Д-Пантенол. – Спреи: Пантенол-спрей. – Противопролежневые пластыри: Гидроколлоидные пластыри (например, Comfeel, Granuflex). |
– Частая смена положения тела (каждые 2-3 часа). – Использование противопролежневых матрасов и подушек. – Тщательная гигиена кожи, избегание трения и давления. – Обеспечение достаточного питания и гидратации. |
| II стадия (нарушение целостности кожи, пузыри) | – Антисептические растворы: Хлоргексидин, Мирамистин (для обработки раны). – Гидроколлоидные повязки: Comfeel, Granuflex (для создания влажной среды и защиты). – Альгинатные повязки: (при наличии экссудата). – Мази с антибиотиками: Левомеколь (при признаках инфекции, по назначению врача). |
– Регулярная смена повязок. – Контроль за состоянием раны, исключение инфицирования. – Продолжение мер по снижению давления и улучшению кровообращения. – Консультация врача для оценки необходимости системной антибиотикотерапии. |
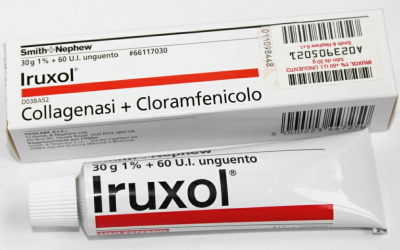
| III стадия (повреждение кожи до подкожной клетчатки) | – Хирургическая обработка раны: Удаление некротических тканей (проводится врачом). – Ферментные препараты: Ируксол, Коллализин (для очищения раны от некроза). – Повязки с сорбентами: (при обильном экссудате). – Антибактериальные повязки: (при инфицировании). – Мази с антибиотиками: (по назначению врача). |
– Ежедневные перевязки с соблюдением стерильности. – Строгий контроль за инфекцией. – Усиленное питание, богатое белком и витаминами. – Консультация хирурга для определения тактики лечения. – Возможность применения вакуумной терапии (NPWT). |
| IV стадия (повреждение до мышц, костей, суставов) | – Хирургическое вмешательство: Некрэктомия, пластика раны (проводится хирургом). – Системная антибиотикотерапия: (по назначению врача, после посева на чувствительность). – Специализированные повязки: (для глубоких ран, с учетом экссудата и некроза). – Обезболивающие препараты: (для купирования болевого синдрома). |
– Постоянное наблюдение врача. – Комплексное лечение, включающее хирургию, медикаментозную терапию, реабилитацию. – Максимальное снижение давления на пораженную область. – Психологическая поддержка пациента и его близких. |
| Общие рекомендации для всех стадий | – Противопролежневые матрасы и подушки: Динамические, статические. – Частая смена положения тела: Каждые 2-3 часа, использование функциональной кровати. – Тщательная гигиена кожи: Ежедневное мытье, использование мягких моющих средств, увлажнение. – Сбалансированное питание: Достаточное количество белка, витаминов (особенно С и А), микроэлементов. – Достаточный питьевой режим: Для поддержания гидратации. – Контроль сопутствующих заболеваний: Диабет, анемия и др. – Обучение ухаживающих лиц: Правилам ухода за кожей, технике переворотов. |
– Регулярный осмотр кожи на предмет новых пролежней. – Использование специальных средств для защиты кожи (кремы с оксидом цинка, барьерные кремы). – Избегание массажа в области пролежней. – Консультация с врачом или медсестрой по уходу за ранами. |
Интересные факты
Вот несколько интересных фактов о лечении пролежней у лежачих больных и пожилых людей:
-
Роль питания: Правильное питание играет ключевую роль в профилактике и лечении пролежней. Белки, витамины (особенно витамин C и витамин E) и минералы (например, цинк) способствуют заживлению тканей и укреплению иммунной системы. Недостаток этих питательных веществ может замедлить процесс восстановления.
-
Использование современных технологий: В последние годы в лечении пролежней активно применяются инновационные технологии, такие как гидрогелевые повязки и специальные матрасы с изменяемым давлением. Эти устройства помогают снизить давление на участки кожи, улучшая кровообращение и способствуя заживлению.
-
Методы профилактики: Профилактика пролежней включает регулярное изменение положения пациента, использование специальных подушек и матрасов, а также ежедневный осмотр кожи. Это особенно важно для пожилых людей и тех, кто имеет ограниченную подвижность, так как раннее выявление признаков пролежней может значительно улучшить прогноз лечения.
Мази от пролежней
Для терапии некротических повреждений используются комбинированные препараты, обладающие бактерицидными, анаболическими и противовоспалительными свойствами. В зависимости от патогенетических особенностей и стадии разрушения применяются иммуностимуляторы и мази с жаропонижающим эффектом.
В таблице представлены наиболее эффективные аптечные средства от пролежней:
| Препарат | Фармацевтические характеристики |
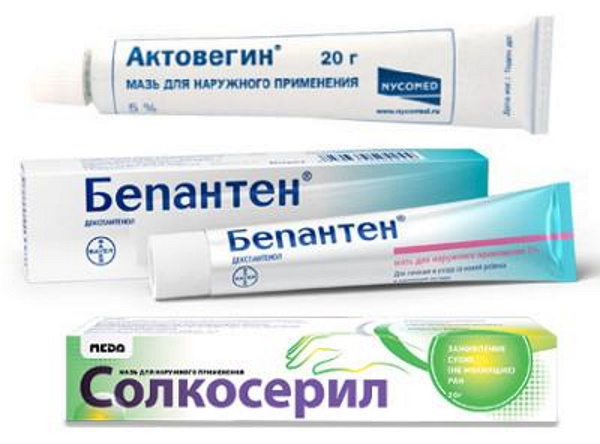
| Декспантенол | Мазь, предназначенная для лечения асептических повреждений кожи. Устраняет отеки, гиперемию и воспалительные процессы. Обладает ранозаживляющим, подсушивающим и метаболическим эффектами. |
| Нафтадерм | Натуральное средство, созданное на основе рафинированной нафталанской нефти. В его состав входят восковая эмульсия и этиловый спирт в концентрации 95%. |
| Банеоцин | Антибиотик широкого спектра действия из группы аминогликозидов. Эффективен при наличии инфекционных агентов. |
| Левомеколь | Обладает выраженными противомикробными, дегидрирующими и анальгезирующими свойствами. Удаляет гнойные выделения с раневой поверхности. |
| Солкосерил | Швейцарская мазь на основе депротеинизированного гемодиализата крови телят. Относится к классу активаторов обменных процессов. Содержит аминокислоты, нуклеотиды и гликопротеиновые компоненты. |
Методы лечения пролежней у лежачих больных определяются с учетом индивидуальной переносимости пациента и наблюдаемой клинической ситуации. Мазевые составы считаются универсальными средствами для терапии.
Лечение пролежней у лежачих пациентов и пожилых людей требует внимательного подхода и комплексного ухода. Многие специалисты советуют регулярно менять положение пациента, чтобы избежать длительного давления на одну и ту же область кожи. Использование специализированных матрасов и подушек с эффектом памяти также помогает равномерно распределить нагрузку и снизить риск образования пролежней.
Кроме того, важно следить за гигиеной кожи, применяя мягкие моющие средства и увлажняющие кремы. При первых признаках пролежней, таких как покраснение или отек, следует незамедлительно обратиться к врачу. Многие пациенты отмечают высокую эффективность лечебных мазей и повязок, способствующих заживлению. Также не стоит забывать о правильном питании, богатом витаминами и минералами, что способствует восстановлению кожи и улучшению общего состояния здоровья.
Лечение народными средствами
Такие методы эффективны только после комплексной медикаментозной терапии или параллельно с ней. Народную рецептуру не используются в качестве основного лечебного средства. Перед применением нетрадиционных способов терапии пролежней консультация с врачом обязательна.
Лечебное воздействие оказывают:
- Смесь водки с шампунем. Подобное средство применяют с максимальной осторожностью из-за выраженного раздражающего действия. Такой смесью обрабатывают раневую поверхность на ранней стадии развития.
- Эфирные масла. Используют экстракт жожоба, вытяжку из аптечной ромашки, чайного дерева, лаванды. Ингредиенты смешивают в равных пропорциях. Добавляют 5-6 капель смирны. Для нанесения используют сухую салфетку или марлевую повязку.
- Пчелиный воск. 30 г продукта растворяют в 150 мл кипящего растительного масла. Ингредиенты перемешивают до образования однородной массы. Рану обрабатывают 2 раза в день. Пчелиный воск укоряет заживление, предупреждает распространение некроза за пределы области первоначальной локализации.
- Содовый раствор. 1 ч. л. разводят в 250 мл кипящей воды. После остывания до комфортной температуры раствором соды пропитывают марлевую повязку или бинтовой тампон. Средство подсушивает мокнущие поверхности и препятствует дальнейшему выделению экссудата.
- Луковая масса. Пару единиц продукта очищают от шелухи. Мякоть пропускают сквозь кухонную терку. В полученную массу добавляют 2-3 ст. л. растительного масла и проваривают в течение 20 мин. на медленном огне. Содержащиеся в репчатом луке вещества оказывают бактерицидное действие.
При гнойно-некротическом процессе рану промывают отваром шалфея и лекарственной ромашки. Каждую траву в количестве 2 ст. л. засыпают в варочную емкость с 500 мл воды и выдерживают на малом пламени 15-20 мин.
Ускоряет заживление пролежневых ран картофельный крахмал, оказывающий подсушивающее действие и усиливает регенеративные процессы. Под пораженную область тела подкладывают матерчатый мешочек с распаренным пшеном. После остывания крупы средство убирают или заменяют свежим.
Чем мазать начинающиеся пролежни Патологический процесс в стадии раннего развития проявляется покраснением и потертостями кожного покрова. Наблюдается небольшая отечность тканей в сочетании с легким цианозом эпидермиса. В фазе отсутствия нарушений целостности кожного покрытия задача терапии заключается в устранении раздражающих факторов. Как лечить начинающиеся пролежни следует знать каждому, кто ухаживает за лежачими пациентами. У таких больных обработку пораженных участков тела выполняют физиологическим раствором или камфорным спиртом. Применяют увлажняющие косметические кремы, насыщенные питательными веществами аптечные мази. Санационно-уходовые мероприятия должны носить регулярный и систематический характер. Пойдут представленные выше народные рецепты, которые предназначены для обработки пролежневых деструкций в ранней стадии формирования. Эффективность камфорного спирта обусловлена способностью стимулировать кровообращение. Используют уменьшающие раздражение мази с дерматопротекторными свойствами, улучшающими эпителизацию и грануляцию поверхностных тканей – Бранолиндон Н, Гразолиндон Нейтраль, Гидротюль. Параллельно обеспечивают ресурсную поддержку физиологических реакций пероральными витаминно-минеральными комплексами. Алгоритм ухода за пролежнями У тяжелобольных пациентов в условиях лежачего образа жизни состояние кожного покрова быстро ухудшается, метаболические реакции замедляются. Наблюдаются застойные процессы, снижение мышечного тонуса. Основное негативное влияние на состояние эпидермиса оказывает уменьшение объема выработки коллагена и подкожного жира. Формирование пролежневых деструкций в такой ситуации неизбежно. Общий алгоритм ухода и обработки: Вымыть руки с мылом. Надеть стерильные перчатки медицинского предназначения. Аккуратно перевернуть пациента на бок или разместить в положении с открытым доступом к пролежневым поверхностям. Протереть спину с поясницей и ягодицами смоченным теплой водой или пропитанным слабо концентрированным уксусным раствором полотенцем. Просушить обработанные участки тела. Промассировать легкими круговыми движениями пораженные начинающимися пролежнями зоны для стимуляции кровообращения. Запрещено выполнять процедуру при нарушении целостности кожного покрова. Смазать пролежни вазелином или кипяченным растительным маслом комнатной температуры. Алгоритм ухода за некротическими повреждениями эпидермиса предусматривает обеззараживание ультрафиолетовым излучением кварцевой лампы. Длительность первого сеанса – 60-90 сек, последующих – 5-7 мин. Под пролежни подкладывают медицинские валики из мягкого силикона или собственноручно изготовленные небольшие марлево-ватные приспособления круглого сечения. Пациента переодевают пациента, меняют постельное белье, очищают матрас от пыли, крошек, других посторонних частиц.

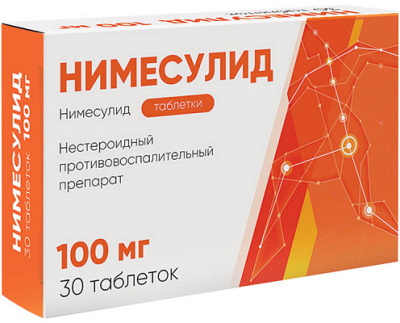
Как лечить пролежни у лежачих больных

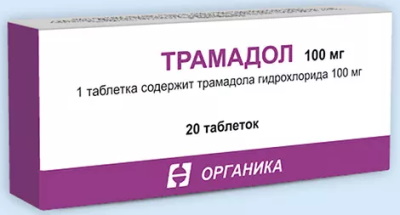
Как лечить пролежни на разных стадиях Санационно-уходовые процедуры сочетают с применением наружных средств, внутренней медикаментозной терапией. Проводят мероприятия для восстановления кровотока в очаге поражения, эвакуации некротической массы, усиления регенеративных реакций. Применяемые лекарственные средства: ангиопротекторы , содержащие укрепляющие сосудистые стенки химические соединения; антибиотики – требуются при проникновении в очаг поражения бактериальных возбудителей; фунгицидные мази – воздействуют на грибковую микрофлору, вызывающую сепсис соответствующего генеза; составы с ионами серебра , препятствующие размножению патогенной популяции; дегидрирующие гели , актуальные в стадии острых сосудистых реакций; противовоспалительные средства нестероидной категории на основе ибупрофена, диклофенака, нимесулида; синтетические гормоны стероидного ряда, необходимые при обширных воспалительных поражениях; некролитики , способствующие удалению погибших клеточных элементов. Как лечить пролежни у лежачих больных зависит от состояния и возраста пациента. При кардиологических заболеваниях кортикостероиды не назначают. Тактику терапии разрабатывают с учетом возраста, анамнеза, индивидуальной восприимчивости лекарственных средств. 1-я стадия Достаточно каждодневной систематической обработки пролежней физиологическим раствором или смоченной в антисептике гигиенической салфеткой. На 1-й стадии возможна профилактики или лечение средствами народной медицины. Для протирания пролежневого очага применяют: полевую ромашку, насыщенную дубильными веществами, поливитаминами, эфирными маслами, оказывающую успокоительное, антисептическое и обезболивающее действие; перетертую в порошок дубовую кору , содержащую богатый комплекс биологически активных компонентов и микроэлементов; облепиховое масло , обладающее смягчающим и увлажняющим действием, дерматопротекторными свойствами; сок медуницы , используемый для обработки пролежневых поверхностей без нарушения целостности кожного покрова. Из антисептических растворов на 1-й стадии развития некротического деструкции применяют Мирамистин или Хлоргексидин. Обеззараживающий эффект дает перекись водорода. Для защиты кожного покрова применяют салфетки, пропитанные ионами серебра. Используют самоклеющийся стерильный пластырь. 2-я стадия Требуются медикаменты, стабилизирующие внутрисосудистое давление и улучшающие кровообращение. К таковым относятся Трибезонид, Пирикарбат. Первый эффективен при нарушениях венозного кровотока. Препарат устраняет застойные явления, повышает тонус стенок магистральных артерий. Пирикарбат – ангиопротектор, восстанавливающий микроциркуляцию в подкожных капиллярах, ингибирующий калликреин и брадикинин. Лекарственное средство применяют при первых признаках нарушения кровоснабжения тканей в очаге поражения. Стимулирует фибринолитические реакции, препятствует тромбоцитарной агрегации. При септической симптоматике с присоединением бактериальной или микотической флоры используют Ируксол. Антибактериальная мазь на основе левомитицина и синтетической клостридиопептазы типа А: расщепляет микробные белки; очищает рану от продуктов жизнедеятельности патогенов; предупреждает повторное инфицирование; запускает механизмы естественной регенерации тканей. На 2-й стадии пролежневых дефектов применяют Ксероформ – мелкодисперсную присыпку на основе висмутовых солей, оказывающих обеззараживающее, вяжущее, высушивающее воздействие. Препарат эффективен при большом объеме патологических выделений и мокнущих пролежнях. 3-я стадия Характеризуется развитием острых воспалительных реакций, быстрым расширением отечности за пределы зоны первоначальной локализации, разрушением капиллярных и сосудистых стенок. На 3-й стадии пролежневых изменений требуется комплексное медикаментозное лечение. В зависимости от выраженности и обширности воспаления применяют препараты категории НПВС или кортикостероиды в форме наружной мази. В тяжелых случаях назначают Трамадол – наркотическое болеутоляющее средство на синтетической основе. При 3-й стадии пролежневых дефектов применяют Гидрокортизон. Кортикостероидный препарат выпускают виде мази для наружного применения, инъекционного порошка, суспензии для перорального приема. При пролежнях чаще отдают предпочтение первому варианту, как самому щадящему. Кортикостероидные препараты имеют многочисленные побочные действия и клинические ограничения на применение. Такие лекарства обладают следующими терапевтическими эффектами: антигистаминными; противошоковым; иммунодепрессивным; противовоспалительным. Лекарство замедляет разрастание соединительных тканей и уменьшает сосудистую проницаемость. В результате снижается проникновения жидкой части крови в воспалительный очаг, минимизируется выделение патологического экссудата. Аналогом Гидрокортизона в контексте такого применения считается Дексаметазон. 4-я стадия Как лечить пролежи у лежачих больных в терминальной фазе развития некротического процесса определяет глубина и площадь зон поражения. Терапевтическая тактика аналогична, применяемой на 3-й стадии. Разница заключается в более глубоких ранах, часто обнажающих кости и суставные капсулы. Наблюдается обширная зона некротического поражения тканей. Лечебные мероприятия проводят в условиях медицинского стационара. Медикаментозная терапия имеет симптоматическое значение. Назначают некролитические препараты на ферментативной основе, которые усиливают отторжение омертвевших волокон. Чистку глубоких ран производят инструментальными методами с применением местной анестезии. На 4-й стадии разрушения и отмирания тканей не обойтись без хирургической коррекции. Домашние лечебные процедуры выполняются исключительно в фазе регенерации и рубцевания. Очищение гнойных пролежней Опасность такого некротического процесса заключается в повышенном риске развития системного сепсиса, чреватого летальным исходом. Состояние называют пролежневой гангреной. Типичные симптомы: явные признаки инфицирования; нестерпимые боли; выделения зелено-серого экссудата; неприятный запах; лихорадка с повышением температуры тела до экстремальных жизнеугрожающих значений; бредовые состояния. Для очистки ран применяют указанные выше антисептические составы, физиологический раствор. Эффективны специализированные салфетки Протеокс-ТМ, содержащие Трипсин и Мексидол. Средство: уничтожает патогенную микрофлору; удаляет гнойный экссудат; очищает рану от жидких патологических выделений; стимулирует регенеративные процессы; Такие салфетки идеально подходят для ослабленного длительной болезнью организма и пациентов старческого возраста. В составе содержится анальгетик, купирующий болевой синдром и уменьшающий остроту воспаления. Пролежни нетипичной локализации Такие некротические проявления имеют собственные тонкости лечения и санационной обработки. К пролежням нетипичной локализации относят очаги отмирания тканей, расположенные в межъягодичных складках, подмышечных впадинах, жировых отложения у пациентов с ожирением. Важный фактор устранения деструкции – поддержание чистоты с исключением агрессивного воздействия мочевых выделений, каловых масс, любых экзогенных загрязнений. Орошение физраствором обеспечивает увлажненность раны, необходимую для заживления. При необходимости используют катетер. Труднодоступные места не позволяют накладывать повязки. Как лечить такие пролежни зависит от зоны поражения. Алгоритм предусматривает ежедневное очищение раневой поверхности. Для обработки некротического очага в труднодоступных местах у лежачих больных применяют присыпки, инъекционные и пероральные препараты. Видео о том, как лечить пролежни у лежачих больных Как лечить пролежни у лежачих больных в домашних условиях:

Алгоритм ухода за пролежнями
У тяжелобольных пациентов в условиях лежачего образа жизни состояние кожного покрова быстро ухудшается, метаболические реакции замедляются. Наблюдаются застойные процессы, снижение мышечного тонуса. Основное негативное влияние на состояние эпидермиса оказывает уменьшение объема выработки коллагена и подкожного жира. Формирование пролежневых деструкций в такой ситуации неизбежно.
Общий алгоритм ухода и обработки:
- Вымыть руки с мылом.
- Надеть стерильные перчатки медицинского предназначения.
- Аккуратно перевернуть пациента на бок или разместить в положении с открытым доступом к пролежневым поверхностям.
- Протереть спину с поясницей и ягодицами смоченным теплой водой или пропитанным слабо концентрированным уксусным раствором полотенцем.
- Просушить обработанные участки тела.
- Промассировать легкими круговыми движениями пораженные начинающимися пролежнями зоны для стимуляции кровообращения. Запрещено выполнять процедуру при нарушении целостности кожного покрова.
- Смазать пролежни вазелином или кипяченным растительным маслом комнатной температуры.
Алгоритм ухода за некротическими повреждениями эпидермиса предусматривает обеззараживание ультрафиолетовым излучением кварцевой лампы. Длительность первого сеанса – 60-90 сек, последующих – 5-7 мин.
Под пролежни подкладывают медицинские валики из мягкого силикона или собственноручно изготовленные небольшие марлево-ватные приспособления круглого сечения. Пациента переодевают пациента, меняют постельное белье, очищают матрас от пыли, крошек, других посторонних частиц.

Как лечить пролежни на разных стадиях
Санационно-уходовые процедуры включают использование наружных препаратов и внутренней медикаментозной терапии. Эти мероприятия направлены на восстановление кровообращения в пораженной области, удаление некротических тканей и стимуляцию регенеративных процессов.
Используемые медикаменты:
- ангиопротекторы – препараты, укрепляющие стенки сосудов;
- антибиотики – необходимы при наличии бактериальной инфекции в пораженной области;
- фунгицидные мази – борются с грибковой микрофлорой, способствующей развитию сепсиса;
- средства с ионами серебра, которые предотвращают размножение патогенных микроорганизмов;
- дегидрирующие гели, применяемые на этапе острых сосудистых реакций;
- противовоспалительные препараты нестероидного типа, такие как ибупрофен, диклофенак и нимесулид;
- синтетические стероидные гормоны, показанные при обширных воспалительных процессах;
- некролитики, способствующие удалению мертвых клеток.
Методы лечения пролежней у пациентов, находящихся в лежачем положении, зависят от их состояния и возраста. При наличии сердечно-сосудистых заболеваний кортикостероиды не назначаются. Тактика лечения разрабатывается с учетом возраста, медицинской истории и индивидуальной реакции на препараты.
1-я стадия
Достаточно каждодневной систематической обработки пролежней физиологическим раствором или смоченной в антисептике гигиенической салфеткой. На 1-й стадии возможна профилактики или лечение средствами народной медицины.
Для протирания пролежневого очага применяют:
- полевую ромашку, насыщенную дубильными веществами, поливитаминами, эфирными маслами, оказывающую успокоительное, антисептическое и обезболивающее действие;
- перетертую в порошок дубовую кору, содержащую богатый комплекс биологически активных компонентов и микроэлементов;
- облепиховое масло, обладающее смягчающим и увлажняющим действием, дерматопротекторными свойствами;
- сок медуницы, используемый для обработки пролежневых поверхностей без нарушения целостности кожного покрова.
Из антисептических растворов на 1-й стадии развития некротического деструкции применяют Мирамистин или Хлоргексидин. Обеззараживающий эффект дает перекись водорода. Для защиты кожного покрова применяют салфетки, пропитанные ионами серебра. Используют самоклеющийся стерильный пластырь.
2-я стадия
Необходимы медикаменты, которые стабилизируют внутрисосудистое давление и улучшают кровообращение. К таким препаратам относятся Трибезонид и Пирикарбат. Первый из них особенно эффективен при нарушениях венозного кровотока, так как помогает устранить застойные явления и повышает тонус стенок крупных артерий.
Пирикарбат является ангиопротектором, который восстанавливает микроциркуляцию в подкожных капиллярах и ингибирует калликреин и брадикинин. Это лекарственное средство рекомендуется применять при первых признаках ухудшения кровоснабжения тканей в области поражения. Оно стимулирует фибринолитические процессы и предотвращает агрегацию тромбоцитов. В случаях септической симптоматики с добавлением бактериальной или грибковой инфекции используется Ируксол.
Антибактериальная мазь на основе левомицетина и синтетической клостридиопептазы типа А:
- расщепляет белки микроорганизмов;
- очищает рану от продуктов жизнедеятельности патогенов;
- предотвращает повторное инфицирование;
- активирует механизмы естественной регенерации тканей.
На второй стадии пролежневых дефектов применяется Ксероформ – мелкодисперсная присыпка на основе солей висмута, обладающая обеззараживающим, вяжущим и высушивающим эффектом. Этот препарат особенно эффективен при обильных патологических выделениях и мокнущих пролежнях.
3-я стадия
Характеризуется развитием острых воспалительных реакций, быстрым расширением отечности за пределы зоны первоначальной локализации, разрушением капиллярных и сосудистых стенок. На 3-й стадии пролежневых изменений требуется комплексное медикаментозное лечение. В зависимости от выраженности и обширности воспаления применяют препараты категории НПВС или кортикостероиды в форме наружной мази.
В тяжелых случаях назначают Трамадол – наркотическое болеутоляющее средство на синтетической основе. При 3-й стадии пролежневых дефектов применяют Гидрокортизон.
Кортикостероидный препарат выпускают виде мази для наружного применения, инъекционного порошка, суспензии для перорального приема. При пролежнях чаще отдают предпочтение первому варианту, как самому щадящему. Кортикостероидные препараты имеют многочисленные побочные действия и клинические ограничения на применение.
Такие лекарства обладают следующими терапевтическими эффектами:
- антигистаминными;
- противошоковым;
- иммунодепрессивным;
- противовоспалительным.
Лекарство замедляет разрастание соединительных тканей и уменьшает сосудистую проницаемость. В результате снижается проникновения жидкой части крови в воспалительный очаг, минимизируется выделение патологического экссудата. Аналогом Гидрокортизона в контексте такого применения считается Дексаметазон.
4-я стадия
Лечение пролежней у пациентов, находящихся на постельном режиме в терминальной стадии некротического процесса, зависит от глубины и площади пораженных участков. Тактика терапии аналогична той, что применяется на третьей стадии, однако отличается наличием более глубоких ран, которые зачастую затрагивают кости и суставные капсулы.
В таких случаях наблюдается значительное некротическое поражение тканей. Лечебные мероприятия проводятся в условиях стационара. Медикаментозная терапия в этом случае носит симптоматический характер. Обычно назначаются некролитические препараты на основе ферментов, которые способствуют отторжению омертвевших тканей.
Чистка глубоких ран осуществляется с использованием инструментальных методов под местной анестезией. На четвертой стадии разрушения и отмирания тканей не обойтись без хирургического вмешательства. Лечебные процедуры в домашних условиях возможны только на этапе регенерации и формирования рубцов.
Очищение гнойных пролежней
Опасность такого некротического процесса заключается в повышенном риске развития системного сепсиса, чреватого летальным исходом. Состояние называют пролежневой гангреной.
Типичные симптомы:
- явные признаки инфицирования;
- нестерпимые боли;
- выделения зелено-серого экссудата;
- неприятный запах;
- лихорадка с повышением температуры тела до экстремальных жизнеугрожающих значений;
- бредовые состояния.
Для очистки ран применяют указанные выше антисептические составы, физиологический раствор. Эффективны специализированные салфетки Протеокс-ТМ, содержащие Трипсин и Мексидол.
Средство:
- уничтожает патогенную микрофлору;
- удаляет гнойный экссудат;
- очищает рану от жидких патологических выделений;
- стимулирует регенеративные процессы;
Такие салфетки идеально подходят для ослабленного длительной болезнью организма и пациентов старческого возраста. В составе содержится анальгетик, купирующий болевой синдром и уменьшающий остроту воспаления.
Пролежни нетипичной локализации
Некротические проявления требуют особого подхода в лечении и санации. К пролежням, которые имеют нетипичное расположение, относятся участки отмирания тканей, находящиеся в межъягодичных складках, подмышечных впадинах и жировых отложениях у пациентов с избыточным весом. Ключевым моментом в предотвращении деструкции является поддержание чистоты, исключая агрессивное воздействие мочи, кала и любых внешних загрязнений.
Орошение физраствором помогает поддерживать необходимую влажность раны, что способствует ее заживлению. В случае необходимости может быть использован катетер. В труднодоступных местах накладывать повязки затруднительно. Способы лечения таких пролежней зависят от пораженной области. Алгоритм включает ежедневное очищение раневой поверхности. Для обработки некротических участков в сложных местах у лежачих больных применяются присыпки, а также инъекционные и пероральные препараты.
Видео о том, как лечить пролежни у лежачих больных
Как лечить пролежни у лежачих больных в домашних условиях:

Профилактика пролежней у лежачих больных
Профилактика пролежней у лежачих больных — это важный аспект ухода, который требует внимания и системного подхода. Пролежни, или декубитальные язвы, возникают в результате длительного давления на определенные участки кожи и подлежащих тканей, что приводит к их повреждению и некрозу. Чтобы предотвратить их появление, необходимо учитывать несколько ключевых факторов.
1. Регулярные изменения положения тела
Одним из самых эффективных способов профилактики пролежней является регулярное изменение положения пациента. Рекомендуется поворачивать лежачего больного каждые 2 часа. Это помогает снизить давление на участки тела, наиболее подверженные образованию пролежней, такие как крестец, пятки, локти и плечи. При этом важно использовать специальные техники, чтобы минимизировать дискомфорт пациента.
2. Использование специальных матрасов и подушек
Существуют специальные противопролежневые матрасы и подушки, которые помогают распределить давление равномерно и уменьшить риск образования пролежней. Эти изделия могут быть надувными, с gel- или мемори-фоам наполнителем. Они обеспечивают необходимую поддержку и комфорт, что особенно важно для пожилых людей с ограниченной подвижностью.
3. Уход за кожей
Кожа лежачих больных требует особого внимания. Регулярная гигиена, использование увлажняющих кремов и защитных средств поможет сохранить ее здоровье. Важно следить за состоянием кожи, особенно в местах, подверженных давлению. При появлении покраснений или других изменений необходимо немедленно принять меры для предотвращения дальнейшего повреждения.
4. Правильное питание
Сбалансированное питание играет важную роль в профилактике пролежней. Пожилые люди часто страдают от недостатка питательных веществ, что может замедлить заживление кожи и увеличить риск образования пролежней. В рационе должны присутствовать белки, витамины (особенно A, C и E) и минералы, которые способствуют восстановлению тканей. При необходимости можно рассмотреть возможность назначения специализированных питательных добавок.
5. Обучение персонала и родственников
Обучение тех, кто ухаживает за лежачими больными, является важным аспектом профилактики пролежней. Знание о том, как правильно перемещать пациента, как ухаживать за кожей и как использовать специальные средства, поможет снизить риск образования пролежней. Регулярные тренинги и семинары могут быть полезными для медицинского персонала и родственников.
6. Мониторинг состояния здоровья
Регулярный мониторинг состояния здоровья пациента также важен для профилактики пролежней. Необходимо следить за наличием хронических заболеваний, которые могут влиять на состояние кожи, таких как диабет или сосудистые заболевания. Важно также учитывать уровень активности пациента и его общее состояние здоровья.
В заключение, профилактика пролежней у лежачих больных требует комплексного подхода, включающего регулярные изменения положения, использование специализированных средств, тщательный уход за кожей, правильное питание и обучение персонала. Эти меры помогут значительно снизить риск образования пролежней и улучшить качество жизни пожилых людей, находящихся на длительном постельном режиме.
Вопрос-ответ
Чем опасны пролежни у пожилых людей?
На начальной стадии повреждаются верхние слои кожи. Если не начать лечение, недуг затрагивает хрящи и кости. Кроме того, в пролежни может попасть инфекция и вызвать обширное воспаление. Лечение пролежней у лежачих пожилых – процесс трудоёмкий и сложный, поэтому легче предотвратить проблему.
Как быстро вылечить пролежни в домашних условиях?
Первейшее средство против пролежней – дезинфицирующие препараты, например, хлоргексидин. Этим антисептическим раствором нужно промывать раны несколько раз в день, желательно после каждого мочеиспускания или опорожнения кишечника. После такой первичной обработки рана смазывается солкосерилом или левомеколем.
Советы
СОВЕТ №1
Регулярно меняйте положение пациента. Чтобы предотвратить образование пролежней, важно менять положение лежачего больного каждые 2 часа. Это поможет снизить давление на участки кожи, особенно на костных выступах.
СОВЕТ №2
Используйте специальные матрасы и подушки. Инвестируйте в противопролежневые матрасы и подушки, которые распределяют давление и уменьшают риск образования пролежней. Эти средства могут значительно улучшить комфорт пациента и снизить вероятность осложнений.
СОВЕТ №3
Следите за состоянием кожи. Регулярно проверяйте кожу пациента на наличие покраснений, отеков или других изменений. При первых признаках повреждения кожи немедленно принимайте меры, такие как применение увлажняющих кремов или специальных средств для ухода за кожей.
СОВЕТ №4
Обеспечьте правильное питание. Убедитесь, что пациент получает достаточное количество питательных веществ, включая белки, витамины и минералы. Правильное питание способствует заживлению кожи и укрепляет иммунную систему, что важно для предотвращения пролежней.