Антибиотики при панкреатите поджелудочной железы назначают не только при обострении. Лекарства применяются курсами, поэтому их принимают и после купирования приступа. Но антибактериальная терапия всегда сопровождается дополнительными средствами для восстановления микрофлоры кишечника.
Показания к применению антибиотиков при панкреатите
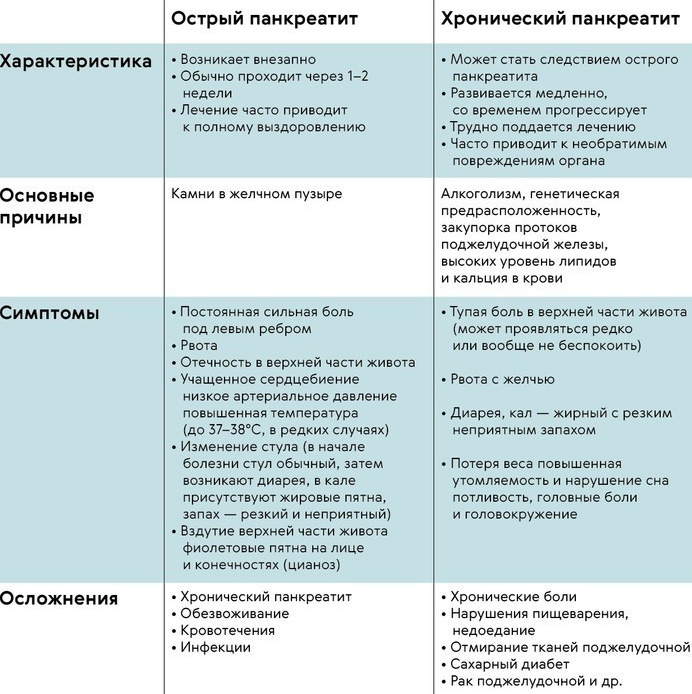
Антибиотики при панкреатите поджелудочной железы используют чаще при обострении, когда состояние больного ухудшается, воспаление усиливается, присоединяется инфекция. Без сильной необходимости их не применяют, так как они уничтожают не только вредоносную, но и полезную микрофлору и отличаются побочными эффектами.
Антибиотики назначают при болях, с которыми не могут справиться даже сильные анальгетики. Это указывает, что причина не только в воспалении, но и в присоединении бактериальной инфекции. В результате патогенные микроорганизмы стремительно размножаются, продукты их жизнедеятельности отравляют организм.
Начинается сильная тошнота, повышается температура до критических значений. Нарушается работа почек и дыхательной системы. С помощью бактерий воспаление с поджелудочной может перейти на другие органы. Без антибиотиков справиться с инфекцией становится невозможно.
Поэтому они назначаются при:
- острой форме панкреатита;
- появлении абсцессов, сепсиса;
- невозможности купировать боли даже сильными препаратами;
- появлении симптомов, указывающих на присоединение бактериальной инфекции;
- развитии осложнений – некроза тканей поджелудочной, образовании кист, холангите;
- разрыве протока поджелудочной железы;
- одновременном наличии холецистита.
Антибиотики назначают, если воспаление поджелудочной железы вызвано дискинезией желчевыводящих путей, что провоцирует застой желчи, образование конкрементов. Камни перекрывают протоки, и бактериальная инфекция свободно проникает в поджелудочную железу. Также антибактериальные препараты необходимы, если у больного ухудшилось состояние, и он оказался в стационаре.
Врачи подчеркивают, что применение антибиотиков при обострении панкреатита должно быть обоснованным и целенаправленным. В большинстве случаев антибиотики не являются первой линией лечения, так как панкреатит часто имеет неинфекционную природу. Однако в ситуациях, когда существует риск развития инфекционных осложнений, таких как панкреатический некроз или перитонит, назначение антибиотиков может быть оправдано. Специалисты отмечают, что выбор антибиотиков должен основываться на клинической картине и результатах лабораторных исследований. Важно помнить, что бесконтрольное применение антибиотиков может привести к развитию устойчивости микроорганизмов и ухудшению состояния пациента. Поэтому лечение должно проводиться под строгим наблюдением врача, который сможет оценить необходимость и эффективность антибиотикотерапии.

Какие лекарства можно использовать при панкреатите?
Антибиотики при панкреатите поджелудочной железы при обострении назначают не сразу, это второстепенные средства. Сначала идет стандартная терапия – для разгрузки органа, снижения его активности, устранения болей, спазмов и снижения воспаления. Но, например, при инфицированном панкреонекрозе применение антибактериальных средств обязательно.
Стандартная схема терапии:
| Группа препаратов | Название | Действие, особенности применения |
| НПВС |
|
Вместо анальгетиков обычно назначают нестероидные противовоспалительные препараты, так как они отличаются более широким спектром действия. Купируют не только боль, но и снижают воспаление. |
| Анальгетики |
|
Их назначают для устранения болей. Но если они возникли вследствие увеличения давления в протоках железы, то будут неэффективными. |
| Спазмолитики |
|
Они не только купируют спазмы мускулатуры, но и уменьшают боли. Выпускаются для перорального приема и введения с помощью инъекций. |
| Ферментивные |
|
Нарушение работы поджелудочной вызывает сбой в выработке ферментов. Поэтому необходимо их получение извне. Одновременно это помогает разгрузить орган, дать ему отдохнуть, что уменьшает воспаление. При обострении панкреатита назначают антиферментные препараты. Их дают первые 5 дней с момента воспаления. Ферменты не принимают при острой боли, это может привести к закупорке сосудов, некрозу. |
| Антациды |
|
Они необходимы для снижения рН в желудке, предпочтение отдается жидким препаратам. |
| Антисекреторные и Н2-блокаторы,
ингибиторы протонного насоса |
|
Уменьшают кислотность желудка и выработку соляной кислоты. |
| Для нормализации микрофлоры кишечника |
|
Такие препараты обязательно идут в паре при назначении антибиотиков, которые разрушают и полезную микрофлору, а лакто- и бифидобактерии ее восстанавливают. |
Антибиотики при панкреатите поджелудочной железы при обострении подбирают в зависимости от состояния больного. Если оно позволяет принимать лекарства перорально, то назначают таблетки и капсулы (например, Аугментин, Ампиокс, Амоксиклав). Когда больной находится в тяжелом состоянии, то прибегают к внутримышечным или внутривенным инъекциям или введению лекарств с помощью капельниц.
Например, к таким препаратам относятся:
- Ампициллин;
- Тиментин;
- Цефтриаксон;
- Гепацеф;
- Цефотаксим;
- Тетрациклин;
- Доксициклин.
Многие препараты выпускают сразу в нескольких формах (например, Абактал, Олеандомицин, Сумамед). Это оптимальный выбор, так как инъекции делают всего 2-3 дня, а потом пациента переводят на пероральный прием.
Как правильно выбрать лекарства при обострении?
https://www.youtube.com/watch?v=pOf8umCOSdA
Во время обострения панкреатита правильно подобрать препараты может только врач. Но при приступах необходимо перейти на голод. Если обострения уже были ранее, и назначалась терапия, то в аптечке нужно иметь препараты НПВС, анальгетики, спазмолитики – для снятия болей, спазмов, воспаления. Во избежание осложнений необходимо срочно обратиться к врачу или вызвать Скорую помощь.
Антибиотики при панкреатите поджелудочной железы при обострении подбирают в зависимости от причины воспаления, его стадии. Предпочтение отдается препаратам широкого спектра действия, которые уничтожают большинство видов патогенных микроорганизмов. В период обострения антибиотики водят внутривенно или внутримышечно. Однако нельзя самостоятельно подбирать антибактериальное средство, некоторые можно пить только в период ремиссии.
В инструкции антибиотиков не всегда прописано показание в виде острого панкреатита. Их подбирают в зависимости от причины воспаления и чувствительности патогенных микроорганизмов к лекарству.
Бактериальный панкреатит обычно вызывает протей, кишечная палочка, клостридии и другие анаэробные организмы микрофлоры. Также спровоцировать или усилить воспаление могут стафилококки, стрептококки, что характерно для сниженного иммунитета. Но при этом не исключено и присутствие анаэробных бактерий.
Поэтому при необходимости использования антибиотиков выбирают из препаратов широкого спектра действия, охватывающих как можно больше возбудителей. К таким относят большинство пенициллинов (например, Амоксициллин, Ампициллин). Но многие бактерии уже утратили чувствительность к ним, вырабатывая фермент, препятствующий действию антибиотиков данной группы. Поэтому предпочтение отдают препаратам последнего поколения с добавлением дополнительных составляющих (например, Амоксиклаву, Ампиоксу, Аугментину).
Антибиотики цефалоспориновой группы (Гепацеф, Цефотаксим, Цефтриаксон) неактивны ко многим бактериям, но большую часть лекарств можно вводить инъекционно, что ускоряет результат и повышает результативность терапии. К тому же они более эффективны при тяжелых инфекционных осложнениях. Поэтому в таких случаях предпочтение отдают цефалоспоринам.
Похожее действие оказывают макролиды. Препараты этой группы выпускают в основном в таблетках и капсулах, но есть и в виде порошков и раствора для инъекций (например, Олеандомицин, Сумамед). Макролиды отличаются меньшим количеством побочных эффектов, активны к бактериям, которые нечувствительны к цефалоспоринам и пенициллинам. При непереносимости этих антибиотиков назначают Сумамед, Олеандомицин, Азитромицин.
Но чаще при обострении применяют антибактериальные препараты тетрациклиновой группы. В основном назначают Доксициклин, не уничтожающий бактерий, но предупреждающий их размножение. Также он эффективен в отношении клостридий, большинства кокков, хламидий и кишечной палочки. Но к Доксициклину устойчива синегнойная палочка и протей.
При слабом инфекционном поражении могут применять новые антибактериальные препараты. Например, Рифампицин, предупреждающий размножение бактерий. В больших дозах он активен в отношении клостридий, кишечной палочки, протея и кокков. При гнойном и тяжелом воспалении выбирают препараты из фторхинолоновой группы. Наиболее эффективным считается Абактал.
При обострении панкреатита антибиотики часто становятся предметом обсуждения среди пациентов и врачей. Многие люди отмечают, что применение этих препаратов помогает снизить риск инфекционных осложнений, которые могут возникнуть на фоне воспаления поджелудочной железы. Однако мнения расходятся: некоторые пациенты утверждают, что антибиотики облегчают их состояние, уменьшая болевые ощущения и дискомфорт, тогда как другие выражают опасения по поводу побочных эффектов и возможного негативного влияния на микрофлору кишечника. Врачи, в свою очередь, подчеркивают, что назначение антибиотиков должно быть обоснованным и индивидуальным, так как не всегда они необходимы. Важно помнить, что самолечение может привести к ухудшению состояния, поэтому консультация со специалистом является ключевым моментом в выборе правильной терапии.
Антибиотики при панкреатите поджелудочной железы при обострении
Антибиотики при панкреатите поджелудочной железы при обострении подбирают в зависимости от причины развития воспаления или вида патогенных микроорганизмов. Они должны быть восприимчивы к лекарству. Из антибиотиков могут назначать препараты из разных групп.
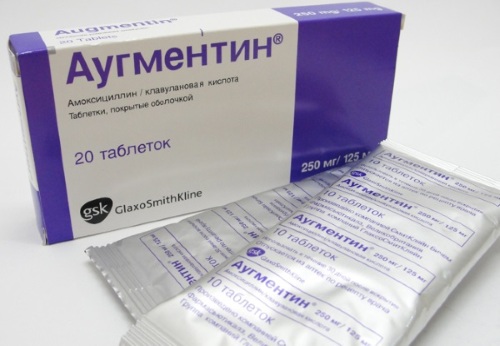
Аугментин
Действующие вещества – амоксициллин и клавулановая кислота. Форма выпуска – в таблетках и порошке для приготовления суспензии или инъекций. Препарат входит в группу пенициллинов. Его применяют для лечения инфекций (в том числе смешанных). Дозировка устанавливается индивидуально, в зависимости от возраста, степени инфицирования, текущих заболеваний и назначенных препаратов.
Стандартная доза для взрослых с легкой и средней степенью воспалительного процесса – по 500 мг/день, 2-3 раза, при тяжелой форме – по 500-1000 мг трижды в день. Но максимальная суточная доза в идеале не должна превышать 1500 мг. Курс лечения – 7-14 дней.
Противопоказания – непереносимость компонентов препарата, гепатит, заболевания печени, гиперчувствительность к пенициллинам. Чтобы снизить негативное воздействие на ЖКТ, препарат в таблетках принимают во время еды. Возможна ступенчатая схема применения – сначала инъекционно, потом перорально.
Аугментин не рекомендуется принимать вместе с Пробеницидом, а вместе с аллопуринолом – увеличивается риск появления аллергических реакций. Аналоги препарата – Тераклав, Клавамитин, Медоклав.
Ампиокс
Действующие вещества – ампициллин и оксациллин. Форма выпуска – в капсулах и порошке. Препарат входит в группу полусинтетических пенициллинов. Его могут назначать при панкреатите в стадии обострения. Дозировка устанавливается индивидуально, в зависимости от возраста, текущих заболеваний, назначенных препаратов.
Капсулы принимают по 2-4 штуки, четыре раза в день. Максимальная доза – 4 г. Курс лечения – 7-14 дней. Для инъекций используют порошок, растворив его в физиорастворе. Однократная доза для внутримышечного введения – 0,5-1 г, по 4 раза/день, с интервалом в 6-8 ч. Курс лечения – 5-7 дней.
Противопоказания – непереносимость компонентов препарата, лимфолейкоз, инфекционный мононуклеоз. Ампиокс не рекомендуется принимать вместе с глюкозамином, слабительными, антацидами. Это замедляет абсорбцию. И, наоборот, ее усиливает аскорбиновая кислота.
Синергидное действие происходит при взаимодействии с Рифампицином, Ванкомицином, аминогликозидами и цефалоспоринами, а антагонистическое – с:
- макролидами;
- тетрациклинами;
- сульфаниламидами;
- линкозамидами;
- хлорамфениколом.
Ампиокс усиливает действие антикоагулянтов и снижает – пероральных контрацептивов. При одновременном приеме аллопуринола повышается риск появления сыпи. Аналоги Ампиокса – Амоксиклав, Амоксициллин.
Цефотаксим
Действующее вещество – цефотаксим. Форма выпуска – в порошке для приготовления инъекций. Это полусинтетический антибиотик, входит в группу цефалоспоринов третьего поколения. Препарат активен в отношении бактерий, устойчивых к пенициллинам, аминогликозидам, сульфаниламидам.
Дозировка для взрослых – инъекции по 1-2 г с интервалом в -12 ч. Для этого 1 г порошка разводят в 4 мл воды, новокаина или лидокаина. Препарат вводят медленно – в течение 3-5 мин. Уколы довольно болезненные.
Противопоказания – кровотечения, беременность, перенесенный энтероколит или индивидуальная непереносимость компонентов препарата.
Одновременный прием Цефотаксима с антиагрегантами и НПВС может спровоцировать кровотечения. Нельзя смешивать препарат с другими лекарствами в одном шприце (кроме лидокаина и новокаина). Аналоги Цефотаксима – Цефабол, Цефосин, Клафоран.
Сумамед
Действующее вещество – азитромицина дигидрат. Форма выпуска – в таблетках, капсулах и порошке для приготовления суспензии. Препарат широкого спектра действия, входит в группу макролидов. Показанием для применения является бактериальная инфекция.
Таблетки принимают по 500 мг, раз в сутки, курсом в 3 дня. Если их трудно глотать, то можно принимать препарат в виде суспензии. При обострении панкреатита дозировка может быть пересмотрена.
Противопоказания – чувствительность к компонентам препарата, кетолидам, эритромицину и макролидам. Сумамед нельзя принимать при тяжелой форме заболеваний почек и печени. С осторожностью его назначают при миастении, сердечной недостаточности, брадикардии. Сумамед не рекомендуется принимать вместе с эрготамином и дигидроэрготамином. Аналоги – Зомакс, Азицин, Азитрокс.
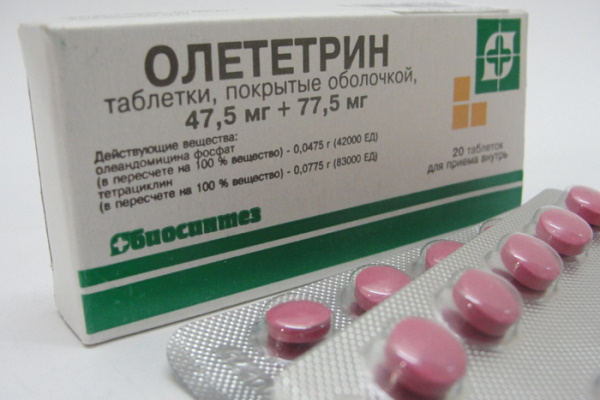
Олеандомицин
По химическому составу препарат похож на Эритромицин. Форма выпуска – в таблетках, капсулах и порошке. Препарат входит в группу азалидов и макролидов. Его применяют для лечения бактериальных инфекций.
Олеандомицин принимают после еды, по 0,25-,6 г в сутки, по 4-6 раз. Максимальная дозировка – 2 г. Курс лечения – 5-7 дней. При обострении панкреатита дозировка может быть изменена.
Противопоказания – гепатит в анамнезе, выраженная печеночная недостаточность, аллергия на макролиды.
Олеандомицин рекомендуется принимать вместе с другими антибиотиками – сульфаниламидами и тетрациклинами, хлорамфениколем, нистатином. Но наибольший эффект достигается при сочетании с нитрофуранами, новобиоцином. Аналоги – Олететрин, Олеандомицина фосфат.
Азитромицин
Действующее вещество – азитромицин дигидрат. Форма выпуска – в таблетках, капсулах и порошке для приготовления суспензии. Препарат широкого спектра действия, входит в группу азалидов и макролидов.
Стандартная доза для взрослых – по таблетке (500 г) 1 раз в сутки, за час до еды или через два – после приема пищи. Курс лечения – 3-5 дней.
Противопоказания – непереносимость компонентов препарата и препаратов группы макролидов, при тяжелых патологиях печени, почек.
При одновременном употреблении Азитромицина с этанолом, едой и антацидами эффективность препарата снижается. В сочетании с Варфарином усиливается антикоагуляционный эффект. Азитромицин не взаимодействует с Дигоксином, Теофиллином и Карбамазепином.
С осторожностью его можно принимать с Терфенадином. Эффективность Азитромицина увеличивается в сочетании с Тетрациклином и хлорамфениколом. Аналоги – Зитролид, Сумамед, Хемомицин.
Доксициклин
Действующее вещество – доксициклина хиклат. Форма выпуска – в таблетках, капсулах и ампулах с раствором. Препарат входит в группу тетрациклинов. Это полусинтетический антибиотик широкого спектра действия. В отличие от других препаратов этой группы оказывает минимальное негативное воздействие на кишечник, но всасывается лучше, действует эффективнее за счет высокой антибактериальной активности. Поэтому его можно назначать в меньших количествах.
Стандартная схема терапии – первый день 200 мг однократно. В последующие дозировка может быть снижена до 100 мг. При тяжелом развитии инфекционного процесса она сохраняется 200 мг 1 раз в день, при обострениях – дважды по 100 мг или 300 мг однократно. Если раствор (100 мг) вводят внутривенно, то с интервалом в 12 ч, в сочетании с цефалоспоринами 3-го поколения. Курс лечения – 7-14 дней.
Показания – любые инфекционные процессы. Противопоказания – непереносимость компонентов препарата, повышенная чувствительность к тетрациклинам, беременность. Также Доксициклин не назначается при порфирии, тяжелой форме печеночной недостаточности.
При необходимости его можно комбинировать с Клиндамицином или Гентамицином. Доксициклин нельзя сочетать вместе с препаратами бикарбоната натрия, антацидами на основе магния, алюминия и кальция и слабительными средствами. При одновременном приеме с барбитуратами, Фенитоином или Рифампицином период выведения снижается.
Сочетание Доксициклина с Ретинолом провоцирует повышение внутричерепного давления, а с Метоксифлураном приводит к острой недостаточности почек и смерти. Аналоги – Юнидокс Солютаб, Довицил, Доксипан.
Абактал
Действующее вещество – пефлоксацин. Форма выпуска – в таблетках и ампулах с раствором. Препарат входит в группу фторхинолонов. Его применяют для лечения любых инфекций даже при наличии у пациента иммунодефицита.
Препарат принимают во время еды. Суточная дозировка – по 400 мг, 2 раза. Интервал между приемами должен составлять 12 ч. При некоторых инфекционных процессах Абактал назначают однократно, по 400-800 мг. Раствор из ампул разводят в глюкозе и вводят в вену очень медленно. При тяжелых инфекционных процессах дозировка – 800 мг однократно, потом – дважды по 400 мг, с интервалом в 12 ч. Курс лечения подбирается индивидуально.
Противопоказания – непереносимость лактозы, аллергия на препараты из ряда хинолонов, гемолитическая анемия. С осторожностью назначают при нарушении кровообращения мозга, эпилепсии, атеросклерозе. Также к противопоказаниям относится почечная и печеночная недостаточность.
Совмещение Абактала с аминогликозидами, Фосфомицином, Рифампицином дает синергический эффект. Комбинация Циклоспорином увеличивает концентрацию в крови креатинина. В комбинации с Хлорамфениколом и Тетрациклином наблюдается антагонизм. Жидкость из ампул нельзя разбавлять физиораствором. Аналоги – Юникпеф, Пефлацин, Пелокс-400.
Антибиотики при панкреатите поджелудочной железы даже при обострении назначают не всегда. Чаще только при тяжелой форме воспаления, присоединении инфекции. При необходимости выбирают из препаратов широкого спектра действия последних поколений. Такие лекарства отличаются минимальным количеством побочных эффектов, более безопасны.
Видео о лечении панкреатита
Все про антибиотики при панкреатите:
https://youtube.com/watch?v=QHmAQynRvVw%3Ffeature%3Doembed
Вопрос-ответ
Какие антибиотики при обострении панкреатита?
Не каждый панкреатит требует «тяжелой артиллерии». При легких атаках панкреатита показаны следующие антибактериальные средства: доксициклин, абактал, сумамед, метронидазол, нитрофураны, бисептол.
Какой препарат снимает воспаление поджелудочной железы?
Панзинорм форте, Мезим форте, Креон 25000, Ферментные препаратыНо-шпа, Дюспаталин, Дицетел, Снимающие спазмыОдестон, Гепабене, Тыквеол, Желчегонные
Как быстро снять воспаление поджелудочной железы?
Не принимать пищу, не пить никаких напитков, кроме чистой воды, так нагрузка с органа снимается, принять горизонтальное положение тела, если есть рвота, лечь на бок, прижать к груди колени, приложить холодную грелку к брюшной полости в области боли.
Какой антибиотик лучше всего подходит при панкреатите?
Согласно анализу факторов эффективности, имипенем, ципрофлоксацин и офлоксацин являются антибиотиками, которые следует предпочесть для лечения панкреатической инфекции. Первое контролируемое клиническое исследование с профилактическим применением имипенема у пациентов с тяжелым острым панкреатитом показало снижение частоты сепсиса.
Советы
СОВЕТ №1
Перед началом приема антибиотиков обязательно проконсультируйтесь с врачом. Самолечение может привести к ухудшению состояния и развитию резистентности к препаратам.
СОВЕТ №2
Следите за дозировкой и графиком приема антибиотиков, предписанным врачом. Неправильное использование может снизить эффективность лечения и вызвать побочные эффекты.
СОВЕТ №3
Обратите внимание на возможные побочные эффекты антибиотиков, такие как расстройства пищеварения или аллергические реакции. При их возникновении немедленно сообщите об этом врачу.
СОВЕТ №4
Не забывайте о поддерживающей терапии, включая диету и прием пробиотиков, чтобы восстановить баланс микрофлоры после курса антибиотиков.